Neurologové varují před dramatickým nárůstem počtu pacientů

Odborníci varují před dramatickým vzestupem neurologických a neurodegenerativních onemocnění. Jen ta nejzávažnější, mezi něž patří Alzheimerova (AN) nebo Parkinsonova nemoc (PN), stojí stát ročně již nyní minimálně 80 miliard Kč. A částka poroste. Této dynamicky se vyvíjející oblasti, kde po letech výzkumu čekáme na první léčivé přípravky, které by měly směřovat právě na léčbu obávané AN, byl věnován kulatý stůl „Tichá epidemie“ společnosti NEUR-IN uspořádaný 13. 3. 2025 v Poslanecké sněmovně Parlamentu ČR.
Skutečnost, že se v Česku, i přes prodlužující se délku dožití, vůbec neprodlužuje délka života ve zdraví, souvisí s mnoha faktory. Jedním z nejpodstatnějších jsou neurodegenerativní onemocnění, k jejichž nárůstu v poslední době dochází. Celosvětově jsou hned po kardiovaskulárních chorobách druhou nejčastější příčinou úmrtí, a dokonce nejčastějším důvodem ztracených let života v důsledku nemoci (DALY).
„Celosvětově je známo, že každý třetí člověk v průběhu svého života trpí alespoň jednou neurologickou nemocí, často i dvěma. Již v roce 2012 převýšily v Evropě roční náklady na zvládání neurologických onemocnění náklady na léčbu kardiovaskulárních a onkologických chorob,“ upozornil vědecký ředitel NEUR-IN prof. MUDr. Milan Brázdil, Ph.D., I. neurologická klinika LF MU a FN u sv. Anny v Brně. Se stále se prodlužujícím věkem je přitom spojeno nejen vyšší riziko neurodegenerativních onemocnění, ale i např. cévních mozkových příhod.
„Měli bychom se zaměřit na vývoj nových a účinnějších terapeutických možností, léčebných postupů, na studium biomarkerů, ale i na výzkum preventivních opatření, protože nejlepší je zamezit tomu, aby některá z těchto nemocí, u kterých nemáme účinnou léčbu, vůbec vznikla. Současně je důležité zajistit dlouhodobě udržitelnou a efektivní komunikaci mezi výzkumníky, vědci, lékaři, pacientskými organizacemi a odbornými společnostmi na jedné straně a poskytovateli a plátci zdravotních služeb na straně druhé,“ zdůraznil prof. Brázdil s tím, že počet úmrtí v důsledku onemocnění mozku se zvýšil téměř o 40 procent.
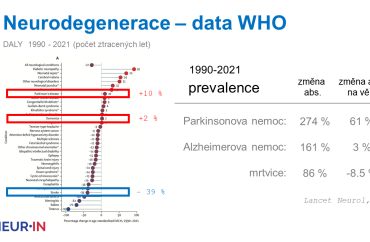 Jak upozornil prof. MUDr. Robert Jech, Ph.D., Neurologická klinika 1. LF UK a VFN v Praze, zástupce ředitele NEUR-IN a koordinátor za UK, hlavním středobodem neurologických chorob, zejména v poslední dekádě, je strmý nárůst některých neurodegenerativních onemocnění. „Neurodegenerace znamená předčasné odumření nebo zánik některých nervových buněk v mozku s následkem motorického nebo mentálního deficitu. Mluvíme o dvou základních skupinách chorob – Alzheimerově nemoci a dalších demencích, které se projevují především ztrátou paměti, někdy změnami chování, ztrátou soběstačnosti, orientace apod., a které jsou podmíněny ztrátou neuronů zejména v mozkové kůře. Na druhé straně tohoto spektra je Parkinsonova nemoc a další onemocnění, která jsou na velkém vzestupu. Zde je charakteristický úbytek nervových buněk v hloubce mozku, což způsobuje především ztrátu pohyblivosti, např. ztuhlost, zpomalení nebo klidový třes, zatímco mentální schopnost zůstává do značné míry ušetřena. Všechny tyto nemoci se častěji objevují ve vyšším věku, avšak stárnutí populace není jediným vysvětlením jejich nárůstu,“ uvedl.
Jak upozornil prof. MUDr. Robert Jech, Ph.D., Neurologická klinika 1. LF UK a VFN v Praze, zástupce ředitele NEUR-IN a koordinátor za UK, hlavním středobodem neurologických chorob, zejména v poslední dekádě, je strmý nárůst některých neurodegenerativních onemocnění. „Neurodegenerace znamená předčasné odumření nebo zánik některých nervových buněk v mozku s následkem motorického nebo mentálního deficitu. Mluvíme o dvou základních skupinách chorob – Alzheimerově nemoci a dalších demencích, které se projevují především ztrátou paměti, někdy změnami chování, ztrátou soběstačnosti, orientace apod., a které jsou podmíněny ztrátou neuronů zejména v mozkové kůře. Na druhé straně tohoto spektra je Parkinsonova nemoc a další onemocnění, která jsou na velkém vzestupu. Zde je charakteristický úbytek nervových buněk v hloubce mozku, což způsobuje především ztrátu pohyblivosti, např. ztuhlost, zpomalení nebo klidový třes, zatímco mentální schopnost zůstává do značné míry ušetřena. Všechny tyto nemoci se častěji objevují ve vyšším věku, avšak stárnutí populace není jediným vysvětlením jejich nárůstu,“ uvedl.
Vážné neurodegenerativní nemoci ročně stojí stát minimálně 80 miliard
Problémem se stávají nejen zdravotní, ale i sociální náklady na zvládání těchto onemocnění, které navíc budou dále narůstat. NZIS centralizující data zdravotních pojišťoven a dalších registrů je nyní nově napojen i na data České správy sociálního zabezpečení MPSV, což konečně přináší dlouho očekávaná sociálně-zdravotní data. Jak zdůraznil ředitel ÚZIS prof. RNDr. Ladislav Dušek, Ph.D., pro oblast neurodegenerativních onemocnění je tato databáze reprezentativní a potvrzuje, že již nyní dochází k velmi významnému nárůstu neurodegenerativních onemocnění jak u dětí, tak u lidí práceschopných i u seniorní populace. Jedná se o onemocnění s velmi širokou škálou problémů, která zasahují všechny věkové kategorie. „Vidíme samozřejmě nárůst těchto onemocnění z důvodu stárnutí, a budeme ho vidět dál, ale vidíme nárůst i tam, kde to vysvětlit stárnutím nemůžeme, např. u roztroušené sklerózy (RS), která narůstá v počtu pacientů incidenčně i prevalenčně a postihuje velmi mladé lidi, lidi v práceschopném věku,“ uvedl prof. Dušek.
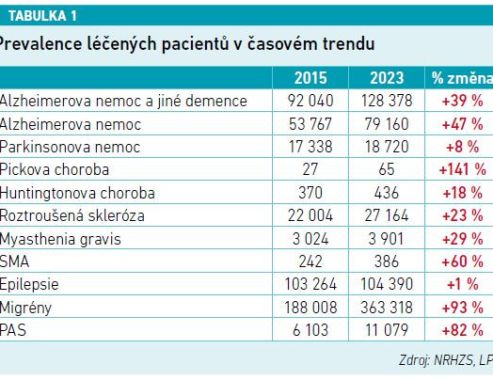 Vážná neurologická a neurodegenerativní onemocnění zasahují široké spektrum věkových kategorií pacientů. V čase počet nemocných narůstá, dílem v důsledku zlepšující se diagnostiky a nárůstem typickým pro seniorní věk (viz tabulku 1).
Vážná neurologická a neurodegenerativní onemocnění zasahují široké spektrum věkových kategorií pacientů. V čase počet nemocných narůstá, dílem v důsledku zlepšující se diagnostiky a nárůstem typickým pro seniorní věk (viz tabulku 1).
Zvláštní postavení mají poruchy autistického spektra (PAS), neboť administrativní data pojišťoven neumožňují přesnou kvantifikaci počtu pacientů zejména v dospělém věku. Dětští, nově diagnostikovaní pacienti jsou od roku 2010 kvantifikováni kvalitativně. Mezi roky 2013–2023 zaznamenal počet diagnostikovaných nárůst o 103,5 procenta u chlapců a 149 procent u dívek. Data ale zatím neumožňují zjistit, kolik je v ČR dospělých s autismem.
Počet lidí, kteří konzumují nějakou léčbu z veřejného zdravotního pojištění na závažná neurologická a neurodegenerativní onemocnění, přesahuje 620 000. Jen s AN a dalšími nespecifickými demencemi je na léčbě nyní cca 130 000 pacientů a toto číslo z důvodu stárnutí populace nevyhnutelně poroste. Pouze u demencí a AN předpokládáme růst každých 10 let o minimálně 50 procent.
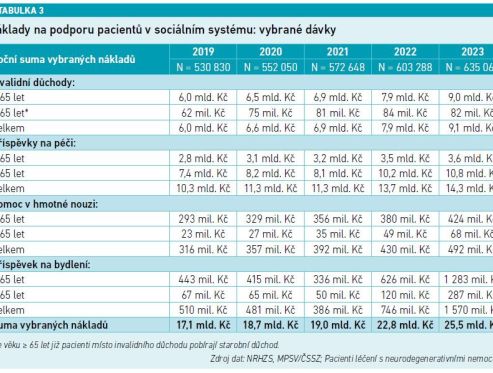
 „Jen u těch nejvážnějších chorob se roční náklady veřejného zdravotního pojištění vyšplhaly k 58 miliardám Kč. A protože již máme data od kolegů z MPSV, podívali jsme se jen na ty nejvážnější sociální dávky, jako jsou těžká invalidita, stupeň závislosti, příspěvek na péči, ošetřovné atd., a vyšel nám roční odhad částky 26 miliard. Takže již v roce 2023 jsme se pohybovali v částce nad 80 miliard, přičemž toto číslo ještě není kompletní (viz tabulky 2 a 3).
„Jen u těch nejvážnějších chorob se roční náklady veřejného zdravotního pojištění vyšplhaly k 58 miliardám Kč. A protože již máme data od kolegů z MPSV, podívali jsme se jen na ty nejvážnější sociální dávky, jako jsou těžká invalidita, stupeň závislosti, příspěvek na péči, ošetřovné atd., a vyšel nám roční odhad částky 26 miliard. Takže již v roce 2023 jsme se pohybovali v částce nad 80 miliard, přičemž toto číslo ještě není kompletní (viz tabulky 2 a 3).
 Ukázkou informačního potenciálu spojení sociálních a zdravotních dat je např. případová studie RS. Zatímco v roce 2015 byla pozorovaná prevalence tohoto onemocnění 22 021 pacientů, v roce 2022 šlo již téměř o 27 000 léčených pacientů. Pro rok 2025 je predikce prevalence 29 177 a do dalších deseti let se odhaduje na téměř 37 000. „I zde vidíme nárůst, a v tomto případě nejde o stárnutí populace, ale jsou zde zřejmé endogenní etiopatogenetické faktory. Přibývá i pacientů na centrové léčbě (průměrně o 23 % ročně 2020–2023). V roce 2023 dosáhla úhrada za centrovou léčbu RS téměř 4 miliard Kč (2015–2023 +57,9 %). Je tedy legitimní otázka, jaký efekt má nákladná centrová léčba? A na to samotný zdravotnický segment dříve nedovedl odpovědět. Dnes již víme, že pacienti s RS léčení centrovou léčbou ve velké většině pracují a netrpí invalidizujícími zdravotními problémy. Celých 75 procent z nich regulérně pracuje a vrací společnosti nemalou část investované částky. Invalidní důchod pobírá jen 12,6 procenta z nich.“
Ukázkou informačního potenciálu spojení sociálních a zdravotních dat je např. případová studie RS. Zatímco v roce 2015 byla pozorovaná prevalence tohoto onemocnění 22 021 pacientů, v roce 2022 šlo již téměř o 27 000 léčených pacientů. Pro rok 2025 je predikce prevalence 29 177 a do dalších deseti let se odhaduje na téměř 37 000. „I zde vidíme nárůst, a v tomto případě nejde o stárnutí populace, ale jsou zde zřejmé endogenní etiopatogenetické faktory. Přibývá i pacientů na centrové léčbě (průměrně o 23 % ročně 2020–2023). V roce 2023 dosáhla úhrada za centrovou léčbu RS téměř 4 miliard Kč (2015–2023 +57,9 %). Je tedy legitimní otázka, jaký efekt má nákladná centrová léčba? A na to samotný zdravotnický segment dříve nedovedl odpovědět. Dnes již víme, že pacienti s RS léčení centrovou léčbou ve velké většině pracují a netrpí invalidizujícími zdravotními problémy. Celých 75 procent z nich regulérně pracuje a vrací společnosti nemalou část investované částky. Invalidní důchod pobírá jen 12,6 procenta z nich.“
„Z toho jasně vyplývá apel na včasnou prevenci a léčbu, ale hlavně apel na výzkum. Budeme-li umět těmto nemocem včas předcházet, nebo jim dokonce i profylakticky bránit v rozvoji, můžeme ušetřit obrovské peníze. A tam, kde již není pomoci, tedy tam, kde již seniorní pacienti onemocněli, je to apel na zajištění organizace péče, zajištění komunitních ošetřovatelských služeb atd. Zatím se nám ne úplně daří zajišťovat plnou dostupnost třeba paliativní péče, péče v závěru života a sociálně-zdravotní podpory pro všechny pacienty s AN. A představme si, že v roce 2040 by jich mohl být dvojnásobek,“ varuje prof. Dušek.
Tři pilíře NEUR-IN
Národní ústav pro neurologický výzkum (NEUR-IN), který vznikl před necelými třemi lety, je konsorciem 11 výzkumných institucí, které sdružily své zdroje a síly na to, aby drahý výzkum na poli neurověd koordinovaly, sdílely společná zařízení, společná datová úložiště, laboratoře atd. a hlavně propojily teoretickou a výzkumnou část s praxí. Jak se odborníci shodují, tento ústav by měl mít v ČR své významné místo. Bylo by nešťastné, kdyby konsorcium mělo skončit proto, že končí financování programu Národního fondu obnovy, který v případě NEUR-IN přinesl 600 milionů Kč, bylo by škoda, aby tyto prostředky šly vniveč a výzkum nepokračoval.
První pilíř – neurodegenerace v rámci poruch hybnosti
První pilíř zahrnuje zejména PN, ale i jiná onemocnění a poruchy hybnosti, jako je dystonie, ataxie, spasticita. Do tohoto pilíře je zařazena i roztroušená skleróza. Podle posledních dat WHO jde v případě PN o nejrychleji narůstající neurologické onemocnění, jehož prevalence narostla za posledních 30 let o více než 270 procent. Když se toto číslo očistí o prodlužující se věk, je to o 60 procent víc – což jde na vrub environmentálním a genetickým faktorům, např. u Alzheimerovy choroby tvoří tyto faktory jen tři procenta.
„PN je po AN druhým nejčastějším neurodegenerativním onemocněním, a my ji kauzálně nedokážeme léčit. Máme jen symptomatickou léčbu, kterou dokážeme prodloužit kvalitní život v průměru o sedm let. Do výzkumu léčby byly investovány miliardy, vznikly desítky studií, které vypadaly velmi slibně na zvířatech, ale na lidech se sebemenší zásah do patofyziologie nepotvrdil. Jednou z příčin může být, že PN ve chvíli, kdy je pacient diagnostikován, už běží velmi dlouho. Neurodegenerace se v nervovém systému šíří velmi pomalu, začíná až dvacet let před tím, než se pacient objeví v ordinaci. Je možné, že všechny zkoušené léčby nefungovaly proto, že se s nimi začalo příliš pozdě,“ vysvětluje doc. MUDr. Petr Dušek, Ph.D., Neurologická klinika, Radiodiagnostická klinika 1. LF UK a VFN v Praze. Příznaky, které rozvoj nemoci léta napřed provázejí, jsou velmi nespecifické a lehké a ve většině případů člověka vůbec nedovedou do ordinace neurologa. Jedním z nich je porucha čichu, která může začít o 20 let dříve a v době diagnózy ji má na 90 procent pacientů. Naopak specifickou poruchou svědčící pro PN je porucha chování v REM spánku projevující se přehráváním snů v jejich průběhu. Tento příznak do 10–15 let končí v 75 procentech plně manifestovanou PN nebo příbuznou chorobou.
„Jedná se o jakousi tichou epidemii, která již propukla. Poukázal bych na paralelu mezi španělskou chřipkou a vznikem tzv. parkinsonské ekonomo-encefalitidy. Španělskou chřipkou (1918–1920) onemocnělo 500 mil. lidí, přičemž 50 milionů na ni zemřelo, následná vlna epidemie PN se dostavila po pěti až deseti letech. Nyní je otázkou, zda po covidu (2020–2023), kterým onemocněno 600 mil. osob a 6 mil. zemřelo, bude také následovat vlna neurodegenerací. Zatím je zřejmé to, že některé příznaky, které jsou charakteristické pro covid a které jsou typické pro neurodegeneraci u PN, jsou podobné, např. ztráta čichu,“ vysvětlil prof. Jech s tím, že současné údaje o výskytu tohoto onemocnění jsou podhodnoceny. Podle preskripce antiparkinsonik žije nyní v ČR okolo 50 000 pacientů s PN a nadále jich přibývá.
Pokud jde o DALY, v případě demencí vidíme jednociferný nárůst, avšak v případě PN je to desetiprocentní nárůst za posledních 30 let. „Na druhé straně jsou i úspěchy, a ty se týkají vaskulární neurologie. S nástupem moderní iktové léčby bylo dosaženo velkých úspěchů a s tím souvisí i snížení důsledků a počtu promarněných let o více než 40 procent,“ připomněl prof. Jech.
Druhý pilíř – neurodegenerace v souvislosti s kognitivními poruchami
Práci NEUR-IN v rámci druhého pilíře, který se zaměřuje na neurodegeneraci s kognitivní problematikou a demencí, shrnula prof. MUDr. Irena Rektorová, Ph.D., I. neurologická klinika LF MU a FN u sv. Anny, CEITEC MU Brno. Jak připomněla, odhadem žije v ČR na 150 000 lidí s demencí, z toho 60 procent s AN (cca 90 000) a na 30 000 s demencí s Lewyho tělísky, která je druhou nejčastější degenerativní demencí. Podíl lidí s demencí ve věku nad 85 let dosahuje 50 procent.
Tento pilíř se zaměřil především na hledání ukazatelů, které by byly diagnosticky široce dostupné, neinvazivní a levné. Jde také o hledání hlavně poddiagnostikovaných demencí, jako je právě demence s Lewyho tělísky, která se projevuje parkinsonismem, halucinacemi, kolísáním kognitivních funkcí nebo poruchami chování v REM spánku. „Diagnostickými ukazateli, které jsme zkoumali, jsou např. hodnocení písma na digitalizačním tabletu, akustické parametry řeči (kde např. 8 minut telefonních hovorů dokáže s 80procentní přesností identifikovat prodromální PN) nebo aktigrafické náramkové parametry z doby spánku pacientů… Dalším novým směrem je vývoj nových molekul pro personifikovanou medicínu. Jednou z cest je vývoj molekul u lidí, kteří nesou genetickou variantu ApoE4, která zvyšuje riziko AN,“ uvedla prof. Rektorová.
Jak vysvětlila, jedna alela zvyšuje toto riziko třikrát až čtyřikrát a nosičství dvou alel až 15×. Apolipoprotein (ApoE) je bílkovina, která umožňuje vstup tuků do molekul a také odbourávání beta amyloidu, tedy hlavního proteinu, který se ukládá v mozku u pacientů s AN. „Studie pracovníka našeho týmu prokázaly, že můžeme změnit chování alely ApoE4 tak, aby se chovala jako neutrální, neriziková alela ApoE3. Toto chování bylo prokazováno také na modelech mozku, tzv. cerebrálních organoidech, neboli minimozečcích, které jsou vyráběny týmem LF MU Brno. Tato látka je také dobře zkoumána firmou Alzheon vedenou Čechoameričanem Martinem Tolarem,“ dodala. Další léčebnou metodou jsou např. neinvazivní proudové stimulace, které – jak se zdá – mohou také oddálit rozvoj AN nebo demence s Lewyho tělísky. Ve výzkumu se věnovali i hodnocení proteinů z krevní plazmy, které nejen pomohou diagnostikovat patologii, a tedy typ neurodegenerace a aktivitu onemocnění, ale mohou být důležitým zdrojem informací pro vývoj nových molekul pro léčbu.
Třetí pilíř – neurovývojová onemocnění
„I vyvíjející se mozek malých dětí a novorozenců může trpět závažnými poruchami, mezi které patří např. autismus, ADHD nebo vývojové epileptické encefalopatie, které mozek poškodí už v zárodku vývoje a následky jsou veliké. I tady vidíme tichou, plíživou epidemii, kdy např. počet neurovývojových onemocnění vzrostl dvojnásobně, přičemž počet lidí trpících autismem se za posledních 30 let dokonce zdesetinásobil,“ upozornil prof. MUDr. Vladimír Komárek, CSc., Klinika dětské neurologie 2. LF UK a FN Motol, EpiRec. K neurovývojovým onemocněním patří vedle autismu a ADHD i epilepsie a epileptická encefalopatie, mozková obrna a poruchy hybnosti, poruchy řeči, poruchy učení a mentální postižení.
„Vzhledem k tomu, že v současnosti neexistuje kauzální léčba těchto onemocnění, je klíčem ke zvládnutí této plíživé epidemie translační propojení základního a klinického výzkumu v rámci EpiRec, a to od molekulární a genetické úrovně přes laboratorní modely až po personalizovanou léčbu na míru šitými léky nebo genovou terapii," zdůraznil prof. Komárek s tím, že soustředěná spolupráce výzkumných pracovišť z celé ČR v rámci NEUR-IN, napojených na špičková neurovědní centra v zahraničí, přináší nejen naději pro naše pacienty a jejich rodiny, ale ve svém důsledku i ekonomický přínos pro celou společnost.
V rámci konsorcia vědci společně pracují i na problematice mechanismu toho, jak vzniká PN nebo AN, a ukazuje se, že i autismus a epileptické encefalopatie mají podobné patologické mechanismy. Jsou to změny na úrovni mikrotubulu asociovaných proteinů, např. existuje několik desítek genů, které jsou společné pro autismus a AN. „To, co je zajímavé a do budoucna možná důležité, že děti s neurovývojovými chorobami mají častěji a častěji později ve svém životě neurodegenerace,“ upozornil prof. Komárek.
Jak přitom odborníci zdůrazňují, až 45 procent demencí je ovlivnitelných. Můžeme tedy během celého života buď ovlivnit rizikové faktory, nebo inhancovat protektivní faktory, kterými je mimo vzdělání např. léčba hypertenze, hypercholesterolémie, zvýšené koncentrace tuků atd.
Hrozba dvojnásobného nárůstu řady neurologických a neurodegenerativních diagnóz přímo souvisí i s náporem na zdravotní a sociální systém, který se na to musí již nyní připravit. Zdravotní a ekonomický dopad na společnost bude enormní a je zřejmé, že investice věnované do výzkumu se zde extrémně vyplatí. Včasná diagnostika a léčba novými přípravky, které jsou na obzoru, by mohla dát naději situaci zvrátit.
„Je to obrovský úspěch, ale i obrovská výzva pro MZ, které bude muset zajistit, aby se pacienti k léčbě dostali. Budeme muset vytvářet nové kapacity a vystavět úplně nový systém péče o tyto pacienty. Uvidíme, jak dopadnou konečné výsledky a kolik procent pacientů z tohoto nového typu léčby bude schopno profitovat,“ uvedl náměstek ministra zdravotnictví Jakub Dvořáček s tím, že tak obrovská výzva, vstup do takto velké oblasti, zde dlouhá leta nebyla.