Národní geriatrický plán: Maximální soběstačnost a prodloužení života ve zdraví

Národní plán rozvoje geriatrie do roku 2035 (NPRG), který začátkem dubna schválila vláda ČR, odpovídá na aktuální demografický vývoj a nárůst počtu seniorů, kteří potřebují specifickou zdravotní a sociální podporu. Tento strategický dokument, který představili zástupci MZ ČR a České gerontologické a geriatrické společnosti (ČGGS) ČLS JEP, je zaměřen na zajištění kvalitní a dostupné péče pro rostoucí skupinu geriatrických pacientů.
Hlavním cílem NPRG je v období následujících 12 let maximalizovat zdraví, soběstačnost a kvalitu života křehkých geriatrických pacientů, a to prostřednictvím podpory zdravého stárnutí, prevence patologického stárnutí a rozvoje oboru geriatrie včetně provázanosti s dalšími oblastmi zdravotní a sociální péče.
„Zdravotnictví je komplexní péče, ale má dva klíčové pilíře, prvním je primární a sekundární prevence, druhým péče o geriatrické pacienty. Oba souvisejí se zlepšením kvality života. Prevence zvyšuje kvalitu života po určité době. Geriatrická péče je přímá snaha ihned zlepšit stav a kvalitu života pacienta. Vše, co děláme, cílí na současnou a budoucí seniorní populaci a pomáhá propojení zdravotních a sociálních služeb. To se týká i těch, kteří o tyto osoby pečují. Díky propojení dat dnes umíme identifikovat situaci a potřeby,“ řekl na tiskové konferenci ministr zdravotnictví prof. MUDr. Vlastimil Válek, CSc., s tím, že stárnutí populace je realitou, na kterou musíme aktivně reagovat už nyní.
Dokument vznikl na základě intenzivní práce Pracovní skupiny pro koncepční řešení rozvoje geriatrické péče, jejímiž členy jsou vedle zástupců ČGGS ČLS JEP a MZ ČR také zástupci odborných lékařských společností, zdravotních pojišťoven, Ministerstva práce a sociálních věcí, asociací krajů a nemocnic i dalších klíčových institucí.
Čtyři základní cíle NPRG
„Představený plán je výsledkem vynikající spolupráce odborné veřejnosti, díky němu se výrazně zvýší připravenost české společnosti na stárnutí a péči o pacienty potřebující geriatrickou péči, která je z definice mezioborová, a je tak nutná spolupráce napříč oblastmi. Zcela zásadní je v tomto směru ale i osobní odpovědnost každého, aby se staral o své zdraví a to mu vydrželo co nejdéle. Předpokladem kvalitní péče je vzdělávání všech zdravotnických i sociálních pracovníků, rozvoj vědy a geriatrie jako významného lékařského oboru a zavádění vědeckých poznatků do praxe,“ zdůraznila předsedkyně ČGGS ČLS JEP MUDr. Božena Jurašková, Ph.D.
Národní plán rozvoje geriatrie definuje čtyři strategické cíle:
- Vytvoření podmínek pro zdravé stárnutí a prevenci disability.
- Kvalitní geriatrická péče založená na výzkumu a vzdělávání, dostupnost a systémové nastavení specializované geriatrické péče a provázanost péče odpovídající komplexním potřebám geriatrických pacientů.
- Dostupnost a systémové nastavení specializované geriatrické péče odpovídající potřebám obyvatel ČR.
- Nastavení provázanosti péče v systému geriatrické péče odpovídající komplexním potřebám geriatrických pacientů.
K dílčím cílům patří:
- zvýšení atraktivity oboru geriatrie pro mladé zdravotníky,
- zvýšení povědomí veřejnosti o možnostech poskytování geriatrické péče, včetně prevence rozvoje disability a prevence pádů,
- podpora rozvoje struktury moderních poskytovatelů geriatrické péče: lůžkové, ambulantní, ve vlastním sociálním prostředí,
- úspěšné navrácení pacienta po hospitalizaci a jeho udržení ve vlastním sociálním prostředí,
- case management adekvátní návazné péče a její kontinuity,
- podpora multidisciplinární spolupráce,
- nastavení a zajištění standardu poskytované geriatrické péče,
- ukotvení spolupráce v rámci zdravotního i sociálního sektoru (dlouhodobá péče).
„Cílem je vytvořit systém péče, který bude uceleně a mnohostranně zaměřen na geriatrického pacienta – na zlepšení jeho zdravotního stavu, funkční kondice a soběstačnosti při zohlednění individuálních potřeb. V rámci NPRG do roku 2035 budeme zpracovávat implementační plány ke strategickým cílům, realizovat konkrétní aktivity a připravujeme také projekty vedoucí k naplnění přijatých opatření. Tyto plány pravidelně hodnotíme a každé dva roky po schválení vedením ministerstva budeme předkládat vládě ČR,” vysvětlila ředitelka odboru zdravotní péče MZ ČR Venuše Škampová.
Podle ní se dnes ne vždy geriatrickým pacientům dostává péče, ze které by mohli profitovat. Snahou je soustředit se především na křehké polymorbidní pacienty a zlepšit kvalitu jejich života tak, aby mohli žít ve svém prostředí. To se neobejde bez zvýšení povědomí veřejnosti laické i odborné. Již nyní senioři čerpají na 40 procent nákladů na zdravotní péči. „Cílem je nasměrovat péči tak, aby se snížil počet hospitalizací nebo aby nebyly příliš dlouhé. Aby se po hospitalizaci mohl pacient vrátit do vlastního sociálního prostředí, kde by se o něj dokázal více postarat jeho praktický lékař," uvedla geriatrička MUDr. Hana Vaňková.
Výzvou zůstává prevence geriatrických syndromů, jako je křehkost, svalová slabost, podvýživa, prostorová nestabilita, či všeobecná akceptace tématu stárnutí a nárůstu geriatrických pacientů. Zásadní je také včasná a správná diagnostika a léčba, včetně rehabilitace a podpory návazné péče.
Právě na význam včasné prevence upozornila prim. Jurašková, podle níž je zásadní pro oddálení disability, prevence pádů a úrazů ve vyšším věku, prevence syndromu frailty a prevence poruch výživy a malnutrice. Správná výživa souvisí s řadou aspektů, jako např. s hojením ran nebo rekonvalescencí při infekcích. Nesporný význam zde má i vakcinace s cílem prevence infekčních onemocnění. „U seniorů je kruciální, prevence komplikací u lidí žijících se souběhem kognitivní poruchy a somatických komorbidit. Neurodegenerativních onemocnění stále přibývá, ne vždy jde ale o demenci. Musíme se ptát po příčině a nenálepkovat,“ upozornila MUDr. Jurašková, podle níž je součástí prevence i podpora adherence a bezpečnosti farmakologické léčby, kdy člověk ve vyšším věku s řadou chorob užívá značné množství léků. Přitom již u pěti významně narůstá nebezpečí vzájemných interakcí.
Poptávka po geriatrické péči zásadně naroste
Podpora geriatrie je strategickým krokem s ohledem na budoucí vývoj populace. „Demografické stárnutí populace povede v následujících cca 20 letech až k 2,5znásobení počtu žijících seniorů v pokročilém věku 85 a více let. Rovněž počet obyvatel starších 65 let a 75 let se významně zvýší. Tento vývoj nevyhnutelně vyvolá významné navýšení poptávky po zdravotních a sociálních službách. Díky tomuto strategickému dokumentu a z něj plynoucím krokům na to budeme připraveni,” zdůraznil potřebu systém dimenzovat s ohledem na očekávaný nárůst obyvatel staršího věku ředitel ÚZIS prof. RNDr. Ladislav Dušek, Ph.D., podle něhož se NPRG těší silné podpoře.
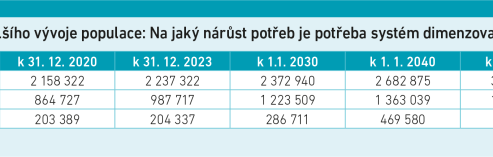 Mezi zásadní otázky, které je potřeba podle prof. Duška řešit již nyní, patří nejen zajištění kapacit poskytovatelů a sociálně-zdravotní podpory pro narůstající počet geriatrických pacientů, ale i to, kolik pacientů vlastně geriatrickou péči vyžaduje a kolik pacientů by profitovalo z preventivní péče bránící ztrátě funkčnosti. „Preventivní péče je totiž úzce spjata s mírou rizika potřeby geriatrické péče, které s věkem narůstá. V neposlední řadě je zcela zásadní i zajištění kapacit odborného personálu, lékařů a nelékařských zdravotnických pracovníků, včetně všeobecných sester, jejichž vzdělávání podpoří nový vládní program,” dodal prof. Dušek. Jak upozornil, do roku 2040 bude potřeba dvakrát až třikrát vyšší počet geriatrů, na což se musí systém připravit. Aktuálně jich v ČR pracuje 138, z toho 36 je starších 60 let. V roce 2024 jich atestovalo 15.
Mezi zásadní otázky, které je potřeba podle prof. Duška řešit již nyní, patří nejen zajištění kapacit poskytovatelů a sociálně-zdravotní podpory pro narůstající počet geriatrických pacientů, ale i to, kolik pacientů vlastně geriatrickou péči vyžaduje a kolik pacientů by profitovalo z preventivní péče bránící ztrátě funkčnosti. „Preventivní péče je totiž úzce spjata s mírou rizika potřeby geriatrické péče, které s věkem narůstá. V neposlední řadě je zcela zásadní i zajištění kapacit odborného personálu, lékařů a nelékařských zdravotnických pracovníků, včetně všeobecných sester, jejichž vzdělávání podpoří nový vládní program,” dodal prof. Dušek. Jak upozornil, do roku 2040 bude potřeba dvakrát až třikrát vyšší počet geriatrů, na což se musí systém připravit. Aktuálně jich v ČR pracuje 138, z toho 36 je starších 60 let. V roce 2024 jich atestovalo 15.
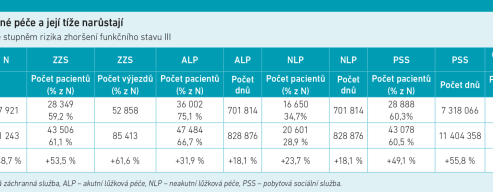
Jak upozornil, nové propojení zdravotních a sociálních dat umožnilo např. identifikovat neformální pečující. V současnosti žije s omezenou soběstačností asi 70 000 lidí nad 75 let, přičemž o celou třetinu z nich se starají jejich rodiny. Pětina jich je umístěna v některém ze sociálních zařízení.
Domácí ošetřovatelské péče, po níž poptávka roste, se podle aktuálních dat dostává jen desetině lidí, kteří by ji potřebovali. V řadě regionů kapacity chybějí. Přitom počet pacientů nad 75 let, o které pečuje domácí sestra nebo pracovníci domácího hospicu, v posledních deseti letech vzrostl o polovinu na více než 31 000. Jak přitom odborníci připomínají, péče doma je pro veřejné zdravotnictví levnější než opakované pobyty na akutním nemocničním lůžku.
V současné době má geriatrie 439 lůžek na 18 pracovištích, podle odborných doporučení je vhodná kapacita 0,2 lůžka na 1 000 obyvatel, tedy zhruba 2 000 lůžek. Geriatrických ambulancí máme 57, téměř třetina je v Praze, přitom podle doporučení by měla být jedna v každém okrese. MZ ČR na dotace na vznik nových lůžek a ambulancí vyčlenilo 2,5 miliardy korun, zatím byla vyčerpána jen polovina.
Data potvrzují, že pacientů s potřebami geriatrické péče přibývá a objem čerpané péče narůstá. Významně roste např. počet pacientů v péči mobilní paliativní péče (domácí hospic, odb. 926), kde úhrady z veřejného zdravotního pojištění narostly mezi lety 2018 až 2023 o 922 procent (z 17 265 000 na 176 580 000 Kč).
Kvalitní geriatrická péče vyžaduje lepší vzdělávání i výzkum
Podle vědecké sekretářky ČGGS prof. MUDr. Evy Topinkové, CSc., je druhým velkým cílem strategie vzdělat všechny profese podílející se na péči o geriatrického pacienta. Za potřebné považuje posunout výuku geriatrie do nižších ročníků a změnit strukturu vzdělávání. „Medicína se mění a obory, které bude potřeba víc, je potřeba podpořit v nižších ročnících. Chceme, aby každý student, který opustí lékařskou fakultu, měl alespoň základní informace o geriatrii," uvedla prof. Topinková s tím, že potřeba jsou proto geriatrické kliniky u každé lékařské fakulty, kde by mohli mít studenti stáže.
Plán proto usiluje o nastavení systému pregraduální výuky geriatrie pro všechny studenty magisterského programu všeobecného lékařství jako součásti základního kurikula povinné výuky a zajištění výuky geriatrie na všech LF. Neméně důležitá je i podpora postgraduálního a celoživotního vzdělávání geriatrů, dalších lékařských odborností, ale i nelékařských zdravotnických pracovníků a sociálních pracovníků v oblasti geriatrie a gerontologie.
Lékaři se mají kromě kontroly předepsaných léků zaměřit také například na prevenci pádů a úrazů, řídnutí kostí nebo podvýživu, k čemuž je podle prof. Topinkové potřeba i speciálně zaměřený výzkum. „Chceme třeba vědět, jestli očkování starých lidí je stejně bezpečné, stejně efektivní, kolik nás stojí a jestli je tak účinné," uvedla jeden z příkladů. Vědci by se podle ní měli zaměřit i na efekt jednotlivých forem péče pro seniory nebo jejich výživu, protože jak se ukazuje, starší organismus potřebuje více bílkovin než mladší.
Národní plán pracuje především se specifiky geriatrie, a proto se stává důležitým nástrojem péče v celém systému – klade důraz na individuální přístup a respekt k životnímu příběhu pacienta, zohledňuje nutnost multidisciplinárního týmu (lékaři, sestry, nutriční terapeuti, fyzioterapeuti, sociální pracovníci) a prevence ztráty soběstačnosti a zlepšení funkčního stavu. Nový národní geriatrický plán dává naději, že s využitím specializované geriatrické péče, efektivní mezioborové spolupráce a vzdělávání napříč zdravotním i sociálním sektorem lze dosáhnout udržení kvality života seniorů i ve vyšším věku.