Onkologicky nemocní často tápou a zbytečně ztrácejí čas

Pacienti s onkologickým onemocněním často v počáteční fázi nemoci nevědí, jakého lékaře navštívit a co dělat. Vyplývá to z výsledků dotazníkového šetření, které provedl spolek Hlas onkologických pacientů (HOP) sdružující organizace pacientů s různými onkologickými diagnózami. Nejasná cesta pacienta se zhoubným onemocněním tak zbytečně prodlužuje dobu, než se nemocní dozvědí správnou diagnózu a zahájí léčbu.
Nově by mohly pomoci tzv. regionální Cesty pacienta. Ty zmapují záchytná místa s lékařskou péčí v krajích a nemocným poradí, kam se mohou objednat na specializovaná vyšetření. V současnosti spolek HOP spouští také 2. fázi dotazníku, kde budou odborníci zjišťovat, jak rychle onkologičtí pacienti procházejí samotnou léčbou. Zájemci mohou dotazník vyplnit na webu do konce letošního roku. Pomocníkem je i Katalog pacientských a podpůrných organizací v onkologii vydaný ve spolupráci s MOÚ.
Cesta onkologického pacienta je v mnoha směrech velmi náročná již od počátku, je to cesta, na kterou se nelze připravit. A právě HOP hraje v dnešní onkologické péči zásadní roli. „Je úžasné, jak se jednotlivé pacientské organizace postupně vyprofilovaly, jak spolu komunikují a že se nakonec spojily, aby měly větší sílu v tom, co mohou pro pacienty udělat. Dnes se v určitém smyslu obrátil vztah lékař a pacientská organizace, protože my se často učíme od nich – jejich členové totiž mají tu unikátní vlastnost, že mají osobní zkušenost s onkologickou diagnózou, takže vidí daleko do větší hloubky i šířky problému. A to je pro nás lékaře, kteří se zabýváme maligními diagnózami, velmi důležité,“ uvedla prof. MUDr. Petra Tesařová, CSc., členka výboru České onkologické společnosti ČLS JEP a přednostka Ústavu radiační onkologie 1. LF UK a FN Bulovka.
Jak připomněla, počet zhoubných nádorů stále stoupá, což je mimo jiné i dokladem toho, že u nás částečně selhává mimo jiné i primární prevence. Stále totiž máme vysokou incidenci nádorů, které jsou preventabilní. Ačkoli úmrtnost roste jen nepatrně, obrovským způsobem narůstá prevalence. Jak prof. Tesařová upozornila, téměř třetina těch, u kterých se nádor diagnostikuje, chorobu nepřekoná a umírá na ni (viz tabulku a grafy).
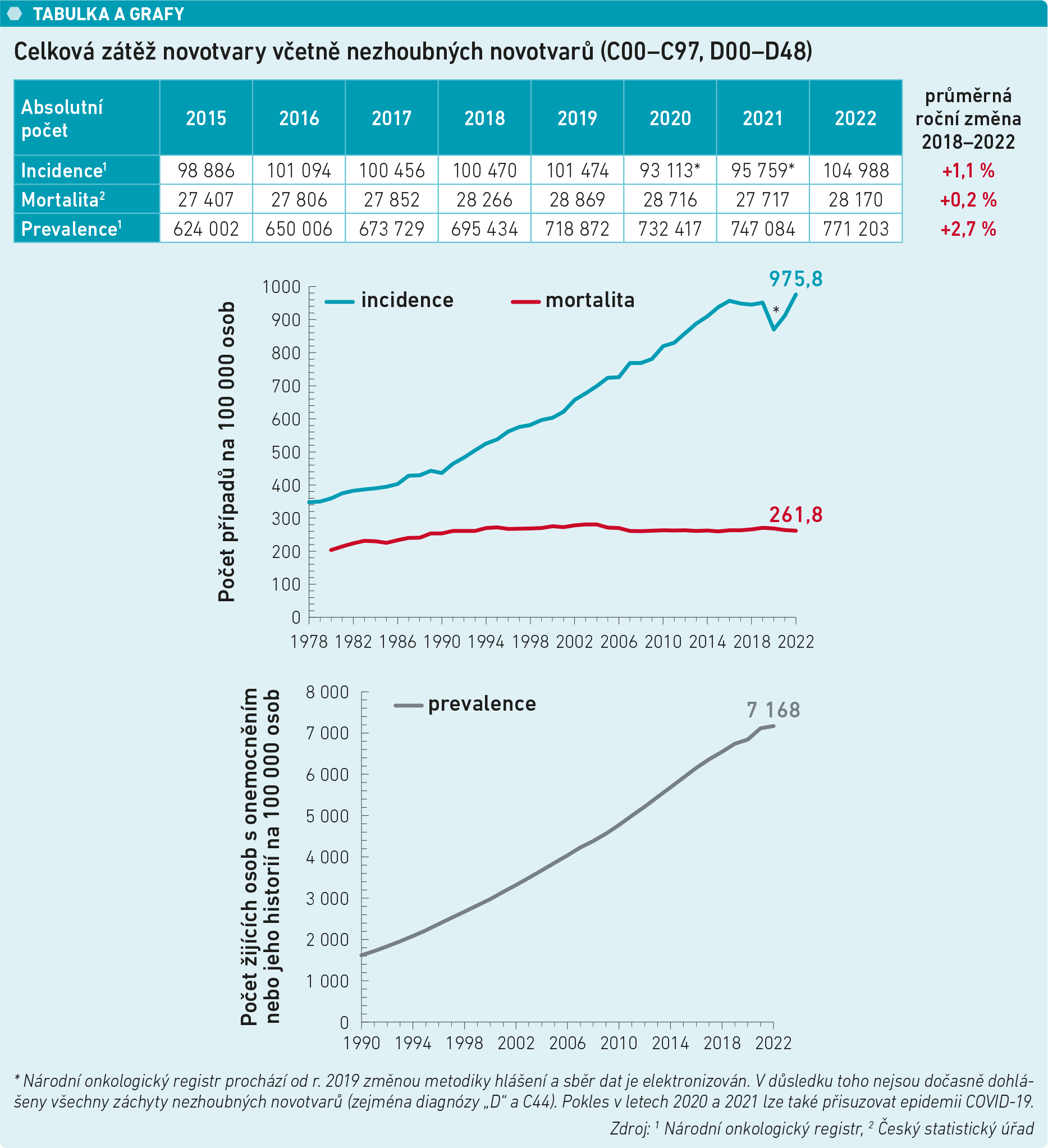
Přitom existuje řada možností, jak toto číslo příznivě ovlivnit. Probíhají preventivní a screeningové programy, mnoho nádorů se diagnostikuje v časných fázích, a to je zárukou toho, že se pacienti mohou lépe léčit. „Je zde ale i mnoho problematických uzlových bodů na cestě pacienta k léčbě. Řada zhoubných nádorů by dobře dopadla, kdyby se začaly řešit v časné fázi, ale nedobře dopadnou, když se zanedbají. A část těch, kteří umírají, umírají proto, že nádor je tak agresivní, že ať se na něj přijde kdykoli, nemáme po ruce žádnou dostatečně účinnou léčbu,“ konstatovala. Jak doplnila, v současné době lze pozorovat narůstající incidenci karcinomu prostaty, na čemž se podílí i nově zavedený screening, lehce přibývá nádorů prsu a plic, díky screeningu, který není dokonalý, ale funguje, nepatrně klesá incidence karcinomu tlustého střeva.
Jak zkrátit a narovnat cestu onkologicky nemocného
Vzhledem k tomu, že u zhoubných nádorů hraje zcela zásadní roli čas, je důležité, aby se onkologičtí pacienti dostávali ke správné diagnóze a léčbě co nejrychleji. „Jejich cesta systémem ale není vůbec jednoduchá. Zatímco například člověk s nemocným srdcem navštíví ‚pouze‘ kardiologa, pacient s onkologickým onemocněním musí projít rukama různých specialistů. Proto se jeho cesta může někdy zadrhnout. Výsledky dotazníkového šetření nám dávají dobrou představu o tom, kde jsou tato problematická místa, na něž bychom se měli zaměřit,“ vysvětlila prof. Tesařová s tím, že cesta je různě dlouhá a různě klikatá podle individuálních charakteristik nemocného, agresivity nádoru, podle toho, jak aktivně vyhledává odborníky i do jakých rukou se nejdříve dostane.
Do dotazníkového šetření Cesta pacienta se zapojilo přes 900 onkologicky nemocných. Odborníci u nich zjišťovali, jak rychle se v jednotlivých regionech dostávají ke správné diagnóze a zda se orientují v tom, co je čeká. „Největší problémy jsme zaznamenali v situacích, kdy si byli pacienti nuceni cestu systémem zorganizovat sami. Výsledky dotazníku ukazují, že lidé jdou v naprosté většině případů tam, kam je pošle jejich lékař. Když pacienta hned objedná k dalšímu vyšetření u specialisty, nebo mu alespoň doporučí vhodné pracoviště, kam se dále obrátit, projde nemocný systémem rychleji. V opačném případě zbytečně ztrácí čas, který ho může stát život,“ přibližuje Mgr. Petra Adámková, předsedkyně výboru Hlasu onkologických pacientů. Problematické se ukázaly být také regionální rozdíly v dostupnosti péče. Desítky respondentů uvedly, že musejí za svým specialistou dojíždět více než 50 kilometrů. K onkologovi to má stejně daleko 20 procent dotázaných. Snahou je proto podpořit zájem o regionální centra a umožnit pacientům, aby se i zde dostali k moderní léčbě.
Jak prof. Tesařová zdůraznila, onkologie je akutní medicína a v jejím rámci je potřeba:
- Začít o problému mluvit a cesty mapovat.
- Zkrátit diagnostický proces.
- Připravit srozumitelné informace pro každého nového pacienta.
- Zakázat větu „Najděte si svého onkologa!“
- Neobcházet multidisciplinární tým, který kromě jiného posoudí naléhavost řešení nemoci.
- Zajistit koordinátory cesty pacienta léčbou zhoubným onemocněním.
- Připomenout roli pacientského ombudsmana s možností „reklamovat“ průběh řešení nemoci.
V tom všem totiž spolupráce s pacientskými organizacemi hraje významnou roli.
Srozumitelná komunikace by měla být základem
Jak se ukázalo, až třetina dotázaných měla problém s tím, že plně nerozuměli tomu, co jim ošetřující lékař říká. „S rostoucím stresem se pro onkologické pacienty stává čím dál náročnější porozumět všemu, co si při vyšetřeních vyslechnou. Je proto důležité, aby si mohli následně dohledat dostatek relevantních informací. Pomoci jim v tom mohou již zpracované návody, tzv. Cesty pacienta,“ upřesňuje Adámková. V příštím roce plánuje spolek HOP připravit také regionální verze těchto návodů. Pacienti, kteří nedostanou doporučení na další vyšetření od svého lékaře, by si tak jednoduše mohli vyhledat, na koho se v daném kraji obrátit – ať už jde o návštěvu specialisty, provedení biopsie a histologie, nebo registraci u onkologa. Snáze by se tak dostali k včasné diagnóze i léčbě.
Výsledky dotazníku poukázaly také na důležitost preventivních prohlídek. Celkem 23 procent dotázaných onkologických pacientů absolvovalo specializované vyšetření poté, co je na zdravotní problém upozornil lékař při pravidelné kontrole. „Je to takový apel na všechny, aby si zkusili najít praktika, se kterým budou dlouhodobě v kontaktu – který je bude znát, a pokud se objeví nějaké neobvyklé potíže, začne situaci okamžitě řešit. Stejně tak je zásadní, aby lidé chodili pravidelně na prevenci. Jedině tak totiž může jejich lékař zavčas odhalit počínající příznaky onemocnění,“ zdůraznila Adámková.
Jak shrnula, z dotazníkového šetření vyplývá, že všechny stupně zdravotního systému jsou nastaveny správně, pokud dobře fungují. Problémy nastávají tam, kde je pacient nucen organizovat svoji cestu sám – průměrně musí obvolat čtyři specialisty. Také se ukázalo, že pacient jde v 95 procentech tam, kam ho jeho lékař pošle. Je zřejmé, že s blížící se onkologickou diagnózou roste význam informací a jejich srozumitelnosti a zároveň narůstá role internetu v doplňování chybějících či nesrozumitelných poznatků. Vhodné je zvyšování obecné zdravotní gramotnosti v průběhu celého procesu, zaměřené např. na vysvětlení pojmů, se kterými se pacient může setkat, jak dlouho trvají některé procesy atd., což v důsledku může přispět ke zmírnění stresu a lepšímu pochopení léčby.
V současnosti spouštějí odborníci druhou část dotazníkového šetření. Zatímco v první fázi řešili cestu k diagnóze, nyní se zaměří na léčbu. „Dotazník mohou na webu do konce letošního roku vyplnit všichni onkologičtí pacienti, kteří jsou maximálně pět let od skončení léčby. Zajímá nás, jakým způsobem probíhala jejich cesta,“ popisuje Adámková. První výsledky šetření by měly být známy v polovině roku 2025. Odborníci díky nim získají ucelenější přehled o tom, jak systém péče o onkologické pacienty v Česku funguje. „Výsledky komunikujeme s odbornými lékařskými společnostmi, specialisty i praktickými lékaři. Naším cílem je, abychom cestu systémem pacientům co nejvíce zjednodušili. Mám velkou radost, že dostáváme pozitivní zpětnou vazbu od lékařů i pacientů,“ doplňuje Adámková.
Pomůžou i vznikající pacientské rady
Usnadnit lidem průchod léčbou by nově mohly pomoci také tzv. pacientské rady, které vznikají na onkologických klinikách napříč regiony. „V radách jsou zastoupeni pacienti, kteří mají s daným pracovištěm osobní zkušenost. S ostatními tak mohou sdílet potřebné informace, umějí zajistit i kvalitní psychologickou, sociální a duševní pomoc. Aktuálně máme založeny pacientské rady na onkologických klinikách ve FN Motol, v Thomayerově nemocnici a ve FN Královské Vinohrady. Chystáme spolupráci s Plzní, Olomoucí, Zlínem a Pardubicemi. Naším cílem je, aby do poloviny roku 2025 fungovaly pacientské rady na všech klinikách či komplexních onkologických centrech v Česku,“ říká Bc. Michaela Tůmová, místopředsedkyně výboru HOP. Pacientskou radu chystají také ve FN Bulovka. Inspirací je mj. Masarykův onkologický ústav, kde pacientská rada funguje od roku 2017.
Jak se potvrzuje, pacientské organizace hrají v životě onkologicky nemocných velmi důležitou roli. „Kromě sdílení relevantních informací nabízíme i řadu aktivit, které pomáhají s návratem do běžného života. S pacienty pravidelně cvičíme onko jógu, pořádáme terapeutické odlehčovací pobyty či osvětové akce a nabízíme také prostor ke sdílení zkušeností. Protože často jen zjištění, že to, co se děje v životě daného pacienta, se děje i v jiných rodinách, hodně pomůže,“ přibližuje Ing. Nikol Pazderová, členka výboru HOP. O roli pacientských organizací se diskutovalo i na letošním kongresu European Cancer Forum 2024, který se konal 4. prosince 2024 v Bruselu a za Českou republiku na něm vystoupila Mgr. Petra Adámková z Hlasu onkologických pacientů, která představila konkrétní aktivity spolku a jeho přínos pro onkologicky nemocné v Česku.