Mýty kolem fibrilace síní
Fibrilace síní (FS) je považována za nebezpečnou poruchu srdečního rytmu. Ačkoli pacienty bezprostředně neohrožuje na životě, je spojena s vyšší morbiditou a mortalitou. Nová data ukazují, že časná léčba FS zlepšuje nejen kvalitu života, ale také prognózu pacientů. Katetrizační ablace je nejúčinnější metodou léčby FS a v současnosti i metodou bezpečnou a rychlou. Jedním z hlavních pilířů managementu FS je rovněž léčba přítomných rizikových faktorů.
Podle odborníků v klinické praxi stále přetrvává řada mýtů či falešných představ o povaze nebo léčbě fibrilace síní. Na ty nejvážnější se snažilo upozornit sympozium společnosti PRO.MED.CS Praha a. s. konané v rámci XXXII. výročního sjezdu České kardiologické společnosti v Brně.
Mýtus první: fibrilace síní není sama o sobě nebezpečná
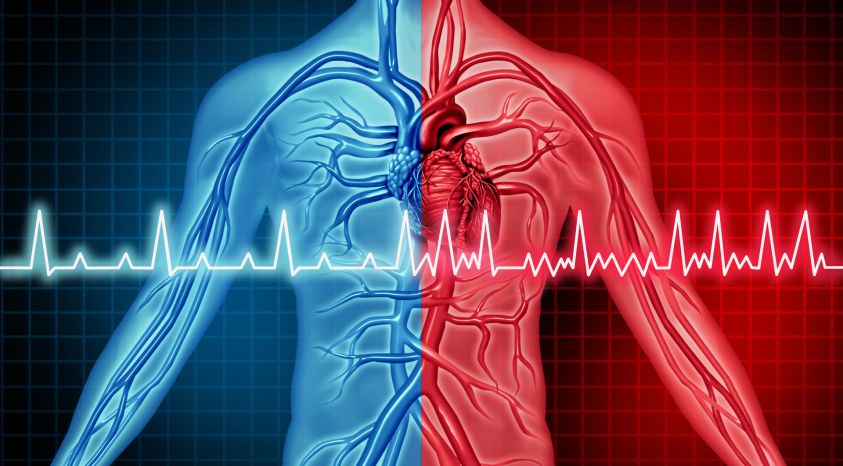
Jak upozornil prof. MUDr. Josef Kautzner, CSc., přednosta Kliniky kardiologie IKEM Praha, FS není benigní arytmie: „Nemůžeme se spokojit s tím, že asymptomatického pacienta necháme pouze na antikoagulační léčbě a fibrilaci síní nebudeme řešit. Máme k dispozici řadu dat o tom, že fibrilace síní zhoršuje prognózu pacientů, a je jedno, zda je symptomatická, nebo asymptomatická. Platí, že muži i ženy s fibrilací síní mají horší prognózu ve srovnání s osobami bez tohoto onemocnění.“ Ale souvislosti jsou širší – recentní metaanalýza (Garside et al., J Crit Care 2022) například ukázala, že i nově vzniklá FS, např. na jednotce intenzivní péče, zhoršuje jednoroční mortalitu. FS ohrožuje pacienty zejména vznikem tromboembolických cévních mozkových příhod (CMP), z nichž ty symptomatické lze ale považovat jen za špičku ledovce. Řada pacientů prodělává asymptomatické, němé mozkové infarkty, které jsou častější právě u pacientů s fibrilací síní. Tyto němé ikty také mohou přispívat k mortalitě. FS sama o sobě snižuje průtok krve mozkem, zejména v některých jeho oblastech, jak ukazují velká prospektivní data z Islandu (Stefansdottir et al., Stroke 2013). Jinak řečeno, pacienti s FS mají významně sníženou perfuzi mozku. „Výzkumný projekt IKEM, který porovnává mozkovou perfuzi u pacientů s fibrilací síní před kardioverzí, bezprostředně po kardioverzi a za tři měsíce po výkonu, ukazuje zlepšení perfuze po léčbě fibrilace síní,“ doplnil prof. Kautzner. Pacienti s FS mají také častěji kognitivní deficit a častěji Alzheimerovu i vaskulární demenci, což prokázala i metaanalýza studií s 2,8 milionu jedinců s FS (Koh et al., Europace 2022) (viz tabulku).
Mezi epidemie současného století nepochybně patří srdeční selhání (SS). I proto je třeba pamatovat na to, že s rostoucí tíží SS roste podíl pacientů, kteří mají FS. Zajímavé ale je, že FS je faktorem, který u řady pacientů vyvolává SS se zachovanou ejekční frakcí. „Každý pacient s dušností a podezřením na srdeční selhání se zachovanou ejekční frakcí by měl být rovněž vyšetřen na přítomnost fibrilace síní,“ zdůraznil prof. Kautzner. Aby toho nebylo málo, FS je také nezávislým rizikovým faktorem pro vznik fibrilace komor a oběhové zástavy mimo nemocnici. Komunitní case‑control data ukazují, že pacienti s mimonemocniční zástavou měli vyšší výskyt FS. Pokud se z nich vybrali jen ti, kteří neužívali antiarytmika a léky, které prodlužují interval QT, stále zde byl přítomen výrazný podíl pacientů s FS. K dispozici jsou i studie dokládající, že FS zvyšuje také riziko nemocniční zástavy (Ryden et al., BMJ Open 2018). V patofyziologických mechanismech oběhové zástavy je důležité, že nepravidelnost srdečního rytmu má vliv na krevní tlak a na kontraktilitu levé komory – srdeční nepravidelnost má tedy vliv i na hemodynamický propad funkce levé komory. FS ale se SS spojuje více hemodynamických mechanismů, například dochází k dilataci síní, zvýšení množství fibrózy, zhoršení plnění levé komory – to vše ve svém důsledku zase podmiňuje SS a vytváří se bludný kruh. Pro náhlou smrt u pacientů s FS také existuje celá řada vysvětlení – u nemocných dochází ke zvýšené sympatické aktivitě, mají větší riziko tromboembolického infarktu myokardu a FS vytváří proarytmické sekvence, kdy se střídá pomalý rytmus s rychlým, dochází k remodelaci myokardu způsobené FS. Pacienti mohou primárně mít rovněž mutace srdečních kanálů, což může zvyšovat také riziko náhlé smrti (Waldmann et al., Circulation Research 2020).
 FS je téměř vždycky spojena s hypertenzí, diabetem, SS, ICHS nebo obezitou. Tyto rizikové faktory vytvářejí substráty ve stěně síní, od zánětu přes fibrózy, remodelace cév, tukové infiltrace, což na jedné straně podporuje vznik FS a na druhé straně hyperkolagulační stav. Pacienti tudíž mají vysoké riziko TEN, i když mají sinusový rytmus. „Dlouho jsme neměli jasná data o tom, že udržení sinusového rytmu zlepšuje prognózu pacientů. Pak přišla velká studie EAST‑AFNET 4, která ukázala, že časná léčba fibrilace síní jednoznačně zlepšuje prognózu pacientů oproti standardnímu přístupu, kdy pacient fibriluje a má jen antikoagulační léčbu,“ konstatoval prof. Kautzner. Důležité je, že prognostický benefit byl prokázán bez ohledu na symptomy (Willems et al., Eur Heart J 2022). Jinak řečeno, úplně stejný benefit z léčby FS má pacient bez symptomů jako pacient výrazně symptomatický. „Sledování výskytu mozkových příhod u pacientů na antikoagulační léčbě ukázalo, že ti nemocní, kteří dosáhli sinusového rytmu, měli menší riziko mozkové příhody. Memento tedy zní – nenechte pacienty fibrilovat,“ dodal prof. Kautzner.
FS je téměř vždycky spojena s hypertenzí, diabetem, SS, ICHS nebo obezitou. Tyto rizikové faktory vytvářejí substráty ve stěně síní, od zánětu přes fibrózy, remodelace cév, tukové infiltrace, což na jedné straně podporuje vznik FS a na druhé straně hyperkolagulační stav. Pacienti tudíž mají vysoké riziko TEN, i když mají sinusový rytmus. „Dlouho jsme neměli jasná data o tom, že udržení sinusového rytmu zlepšuje prognózu pacientů. Pak přišla velká studie EAST‑AFNET 4, která ukázala, že časná léčba fibrilace síní jednoznačně zlepšuje prognózu pacientů oproti standardnímu přístupu, kdy pacient fibriluje a má jen antikoagulační léčbu,“ konstatoval prof. Kautzner. Důležité je, že prognostický benefit byl prokázán bez ohledu na symptomy (Willems et al., Eur Heart J 2022). Jinak řečeno, úplně stejný benefit z léčby FS má pacient bez symptomů jako pacient výrazně symptomatický. „Sledování výskytu mozkových příhod u pacientů na antikoagulační léčbě ukázalo, že ti nemocní, kteří dosáhli sinusového rytmu, měli menší riziko mozkové příhody. Memento tedy zní – nenechte pacienty fibrilovat,“ dodal prof. Kautzner.
Léčba FS zlepšuje prognózu i u pacientů v terminálním stadiu chronického SS, což potvrdila recentní studie CASTLE HTx trial (Sohns et al., NEJM 2023) – v tomto případě léčbou byla ablace FS. Studie byla předčasně zastavena, protože pacienti měli z ablační léčby výrazný benefit ve srovnání s medikamentózní léčbou, která neudrží sinusový rytmus tak dobře.
„Co si z toho odnést? Důležitá je úprava rizikových faktorů, léčba antiarytmiky, neboť ne všichni pacienti mohou mít nebo potřebují katetrizační ablaci. Ablace se nicméně podle aktuálních doporučených postupů stala integrální součástí léčby fibrilace síní u všech skupin pacientů jako alternativa farmakoterapie nebo postup po jejím selhání (Fiala et al., Cor Vasa 2021). Revoluci v oblasti ablační léčby přinesla metoda pulsního pole, která je netermální a dokáže provést výkon bezpečně, rychle a velmi účinně. V roce 2023 narostl podle českého registru počet ablací o 15 procent (60 procent všech ablací je u FS, dominuje paroxysmální, ale prakticky 40 procenty je zastoupena i perzistující FS).
Lze shrnout, že FS je nebezpečná porucha srdečního rytmu, i když své nositele bezprostředně neohrožuje na životě. Je spojena s vyšší morbiditou a mortalitou. Nová data ukazují, že časná léčba FS zlepšuje nejen kvalitu života, ale také prognózu nemocných, ať již symptomatických, nebo asymptomatických. Katetrizační ablace je nejúčinnější metodou léčby, a dnes je navíc metodou bezpečnou a rychlou.
Mýtus druhý: u pacientů s hypertenzí není třeba pátrat po FS
Arteriální hypertenze je dlouhodobě probíhající onemocnění, které v tichosti strukturálně a funkčně poškozuje periferní a centrální cévní systém a cílové životně důležité orgány, jako je mozek, srdce a ledviny. Prevalence hypertenze v populaci je 35 až 40 procent, u šedesátníků je to ale až 60 procent. Bohužel jen třetina těchto osob dosahuje normotenze na antihypertenzní léčbě. „U hypertoniků je třeba pátrat nejen po strukturálních změnách srdce, jako je hypertrofie nebo systolická a diastolická dysfunkce, ale i po fibrilaci síní, což nebývá vždy dostatečně zdůrazňováno,“ uvedla MUDr. Jana Hašková z Kliniky kardiologie IKEM Praha.
Jaký je mechanismus vzniku FS u hypertoniků? Vysoký krevní tlak vede k aktivaci neurohumorálních působků, sympatiku a RAAS, což spustí celou kaskádu dějů vedoucích až k fibróze srdce. Důsledkem je strukturální a následně elektrická remodelace levé síně a diastolická dysfunkce, zvyšuje se napětí stěny levé síně. Substrát pro FS je vytvořen. Ukazuje se, že i zvýšení systolického krevního tlaku o 20 mm Hg významně zvyšuje ve čtvrté a páté dekádě života výskyt FS (Emdin et al., Int J Epidemiol 2017). Jak doplnila MUDr. Hašková, k nejrizikovějším z pohledu rozvoje FS patří pacienti s maskovanou nebo s nekontrolovanou hypertenzí. „Jedinec s diagnostikovanou fibrilací síní by měl být aktivně vyšetřován z pohledu dalších rizikových faktorů včetně hypertenze. A naopak, pacient s hypertenzí by měl být screenován na výskyt fibrilace síní,“ zdůraznila.
Kontrola rizikových faktorů (hypertenze, vysoký BMI) snižuje riziko recidivy FS, jak ukázala studie RACE 3 (Inguyen et al., Am Heart J 2020). V této práci se rok dařilo držet sinusový rytmus díky optimalizaci rizikových faktorů a zavedení upstreamové terapie.
 Profylaxe FS pomocí inhibice RAAS vede jednak k úpravě krevního tlaku a jednak přináší benefity i pacientům se SS a FS. Konkrétně, snižuje riziko první ataky FS a má jednoznačný vliv na riziko rekurence FS. Nejen inhibitory ACE, ale také sartany snižují výskyt FS. Z dalších antihypertenziv prokázal efekt indapamid, který má ve srovnání s hydrochlorothiazidem jednoznačně lepší efekt na snížení hypertrofie levé komory. „Máme k dispozici fixní kombinaci telmisartanu s indapamidem, která je nejen efektivní, ale také zlepšuje adherenci pacientů k léčbě,“ doplnila MUDr. Hašková.
Profylaxe FS pomocí inhibice RAAS vede jednak k úpravě krevního tlaku a jednak přináší benefity i pacientům se SS a FS. Konkrétně, snižuje riziko první ataky FS a má jednoznačný vliv na riziko rekurence FS. Nejen inhibitory ACE, ale také sartany snižují výskyt FS. Z dalších antihypertenziv prokázal efekt indapamid, který má ve srovnání s hydrochlorothiazidem jednoznačně lepší efekt na snížení hypertrofie levé komory. „Máme k dispozici fixní kombinaci telmisartanu s indapamidem, která je nejen efektivní, ale také zlepšuje adherenci pacientů k léčbě,“ doplnila MUDr. Hašková.
Mýtus třetí: ovlivnění rizikových faktorů nemá velký význam
MUDr. Robert Čihák, CSc., z kliniky kardiologie IKEM Praha, přirovnal FS k mytické hlavě Medúzy, na níž se zmítá klubko syčících hadů: „Hady si můžeme představit jako neovlivnitelné a ovlivnitelné rizikové faktory fibrilace síní, tedy především věk, genetiku, hypertenzi, ICHS, další kardiovaskulární onemocnění, obezitu, diabetes, srdeční selhání a další faktory.“ Dodal, že ovlivnitelné rizikové faktory by se vždy měly léčit, jak ostatně nabádají všechny současné guidelines. Evropská doporučení (Hindricks et al., Eur Heart J 2020) razí tzv. ABC přístup (A – antikoagulace jako prevence CMP, B – better symptom control, lepší kontrola symptomů, C – comorbidities and CV risk factors management, ovlivnění komorbidit a KV rizikových faktorů). Americká doporučení pro léčbu FS (JACC 2023) zase vytvořila představu chrámu stojícího na třech pilířích, z nichž jeden znamená právě optimalizaci rizikových faktorů. V základu chrámu jsou pak všechny rizikové faktory vyjmenovány. „Když nějaké opomenete, tak se celý chrám fibrilace síní zbortí,“ popsal MUDr. Čihák a dodal, že americká doporučení nabádají, že rizikové faktory je třeba ovlivňovat ve všech stadiích vývoje FS. Konsensus pro provádění ablací pro FS (EHRA 2024) obsahuje akronym HEAD2TOES, který vyjadřuje v zásadě totéž – zevrubnou péči o pacienta od hlavy po paty ve smyslu managementu rizikových faktorů (Heart failure, Excersise, Atrial fibrilation, Diabetes type 2, Tobacco, Obesity, Ethanol, Sleep apnea). Podle MUDr. Čiháka lze pravděpodobně nejlépe ovlivnit arteriální hypertenzi, zatímco asi největší výzvu představuje v klinické praxi obezita. Dle uvedeného konsensu by mělo být dosaženo aspoň 10% redukce hmotnosti nebo BMI 27 a méně. Bohužel platí, že v populaci ve věku od 45 do 70 let má normální hmotnost jen 20 procent pacientů. Ostatní mají nadváhu a 35 procent pacientů je obézních. „Pacienti s hypertenzí, nadváhou a fibrilací síní mají více než 90% pravděpodobnost rozvoje srdečního selhání se zachovanou ejekční frakcí. Měli by proto včas dostat léčbu glifloziny, která má u tohoto typu srdečního selhání důkazy efektivity,“ řekl MUDr. Čihák. Na závěr dodal, že s nárůstem počtu rizikových faktorů roste riziko FS. Je proto třeba ovlivňovat více rizikových faktorů najednou.
Mýtus čtvrtý: katetrizační ablace fibrilace síní příliš nefunguje
Ablační léčba se vyvíjela od osmdesátých let minulého století, průkopnickou metodou byl tehdy chirurgický MAZE. Od té doby se systematicky zvyšovala bezpečnost a přesnost ablačních metod a zkracovala se délka výkonu. Dnes je v nabídce celá řada ablačních katetrů, z nichž každý má své výhody a rizika. Nejsou však dosud k dispozici studie, které by přímo srovnávaly jednotlivé katetry mezi sebou. Předposledním krokem v evoluci ablačních metod byl radiofrekvenční proud, aktuálně je nejmodernější elektroporace – ablace pulsním polem pomocí stejnosměrného proudu vysílaného v milisekundách. „Pulsní pole poškozuje buněčnou membránu a vede k apoptóze buňky. Jde o netermální poškození a zdá se, že tato metoda bude konečně již optimální pro ablační léčbu fibrilace síní,“ uvedl ve své přednášce doc. MUDr. Petr Peichl, Ph.D., vedoucí lékař Oddělení arytmologie Kliniky kardiologie IKEM Praha. Dodal, že pomocí intrakardiální koronarografie je možné katetr umísťovat velmi přesně. U ablace pulsním polem platí především bezpečnost – ta je podle doc. Peichla bezprecedentní, jak dokládají data od 17 000 pacientů (Reddy et al., AHA 2023). Výskyt komplikací se pohybuje pod jedním procentem, např. u srdeční tamponády je to kolem 0,3 procenta. „To, co ještě výzvou zůstává, jsou vaskulární komplikace v podobě hematomů, které ale asi budou vznikat vždycky, kvůli agresivní antikoagulační léčbě,“ připustil doc. Peichl. V současnosti patří mezi nejpokročilejší ablační systémy Affera, kterým se léčí v IKEM a v Nemocnici Na Homolce. Používá se větší, 9mm katetr, který umožňuje udělat větší léze, a to buď pomocí radiofrekvenční ablace, nebo pomocí pulsního pole. Dají se tak provádět i rozsáhlejší výkony, a to relativně rychle a s minimem komplikací.
Pokud jde o úspěšnost katetrizačních ablací, už dlouho se ví, že jsou účinnější než léky (AAD). Potvrdila to např. i poměrně recentní metaanalýza srovnávající ablaci a AAD jako léčbu první volby FS (Razzack et al., Rev Cardiovasc Med 2022). Ablace byla v této analýze o asi 37 procent účinnější v prevenci recidiv FS než AAD. Ablace je přitom stejně bezpečná jako zahájení léčby AAD.
Studie ADVENT (Reddy et al., NEJM 2023) srovnávala ablační technologie, které byly ve výsledku podobně účinné, ale především potvrdila to, co lze dnes považovat za standard – tedy že po jednom roce od výkonu je 80 procent pacientů bez recidivy FS a nemocní nemusejí užívat farmakoterapii. Ablační léčba přitom není efektivní jen u pacientů s izolovanou paroxysmální FS, ale i u pacientů se SS. Ukázala to již zmíněná recentní studie CASTLE HTx – byla předčasně zastavena pro třikrát nižší mortalitu v intervenční skupině.
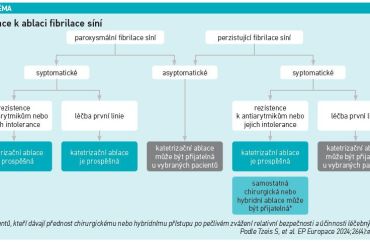
Recentní indikace k ablaci FS byly publikovány letos (Tzeis et al., Europace 2024). Ablace je indikována jako metoda první volby u paroxysmální i perzistující FS, přičemž pouze u perzistující FS je možné zvolit jako první krok léky (ale ablace je též možná – viz schéma).
„Český registr ablací ukazuje, že v roce 2023 bylo provedeno 6 362 ablací pro FS. Ačkoli počet výkonů roste exponenciálně, ablujeme dnes zhruba 10 procent nově zjištěných fibrilací síní, takže zde jistě ještě je potenciál pro nárůst,“ popsal doc. Peichl. Uzavřel, že intervenční léčba FS urazila dlouhou cestu a dnes jde o léčbu zcela standardní a účinnou, která je jednoznačně indikována pro symptomatické pacienty.