Variabilita krevního tlaku – skrytý nepřítel KV onemocnění

Variabilita krevního tlaku je u arteriální hypertenze samostatným rizikovým faktorem kardiovaskulárních komplikací, zejména cévních mozkových příhod (CMP). Na tento aspekt managementu hypertenze se zaměřil MUDr. Ivan Řiháček, Ph.D., ambulantní kardiolog z Brna, na jednom z pravidelných webinářů Společnosti všeobecného lékařství ČLS JEP.
Hypertenze je spolu s dyslipidémií nejsilnějším rizikovým faktorem spojeným s kardiovaskulární morbiditou a mortalitou. A je také faktorem relativně dobře terapeuticky ovlivnitelným – skutečně farmakorezistentních hypertoniků je jen malá část. Nedůsledná léčba hypertenze však může být z hlediska prognózy pacientů horší než léčba žádná, mimo jiné i z důvodu (ne)ovlivnění variability krevního tlaku. Cílem léčby tedy není jen redukce hodnoty tlaku, ale i snížení amplitudy výkyvů.
„Variabilitu lze rozlišovat podle časového období, ke kterému se vztahuje. Na jednu stranu může jít o invazivně měřenou variabilitu mezi jednotlivými pulsy, na druhé straně pak stojí variabilita dlouhodobá, například mezi jednotlivými kontrolami u lékaře (visit‑to‑visit),“ uvedl MUDr. Řiháček.
V praxi se nejčastěji pracuje s variabilitou při 24hodinovém monitorování tlaku (ambulatory blood pressure monitoring, ABPM). To dává celou řadu informací o vývoji krevního tlaku v kontextu denní doby. Lze tak také poměrně jednoduše získat směrodatnou odchylku naměřených hodnot systolického krevního tlaku. Pokud je tato směrodatná odchylka vyšší než 15 mm Hg, jde o rizikovou hodnotu.
Dále se MUDr. Řiháček zabýval otázkou, do jaké míry je variabilita tlaku samostatným rizikovým faktorem. Například ve studii italských autorů PIUMA byla variabilita STK měřena v době bdění a v době spánku a byla zde prokázána pozitivní korelace variability STK s poškozením cílových orgánů: hypertrofií levé komory, albuminurií, rozšířením medie karotických tepen a poklesem glomerulární filtrace [1]. I ve studii autorů Palatini et al. bylo prokázáno zvýšené riziko koronárních příhod u mladých mužů, kteří měli vyšší variabilitu STK [2]. Podobné výsledky přinesla studie Dublin Outcome, kde vyšší krátkodobá variabilita STK zvyšovala kardiovaskulární (KV) riziko u mladších jedinců až o 72 procent [3].
„Variabilita roste s věkem, přičemž ve vyšším věku již nezvyšuje kardiovaskulární riziko tak výrazně, jako je tomu u mladších jedinců,“ podotkl MUDr. Řiháček s tím, že i to je dalším argumentem pro časné a dostatečně razantní zahájení léčby hypertenze.
Střednědobou variabilitu lze hodnotit například s využitím sedmidenního protokolu měření domácího TK: pacient si sedm dní před klinickou kontrolou měří doma TK, a to dvakrát ráno a dvakrát večer; hodnoty si zapíše; první den se škrtá, vychází se tak z 24 hodnot TK. Z toho lze zjistit průměrnou hodnotu STK i směrodatnou odchylku. Ve studii japonských autorů OHASAMA byla vyšší variabilita TK při domácím měření spojena s vyšší mortalitou. Nárůst 1 SO STK byl spojen s 27% nárůstem KV mortality [4].
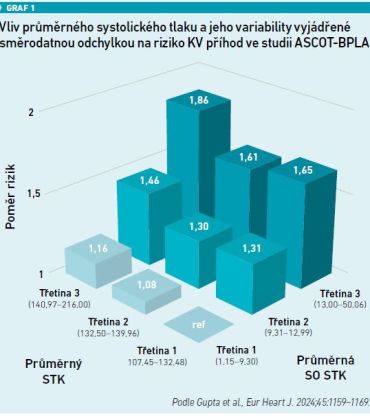 Dlouhodobá variabilita, označovaná také „visit‑to‑visit“, je často sledována v klinických studiích. „Nejvíce údajů máme ze studií VALUE a ASCOT. Ve studii VALUE byla vyšší variabilita TK spojena s vyšší nemocností a mortalitou. Stejně tomu bylo s pozdějším dosažením cílových hodnot TK mezi jednotlivými větvemi studie, což bylo důsledkem pomalé titrace a použitím odlišných léků v každé větvi. Studie prokázala, že časnější stabilizace TK s nižší variabilitou a časnější dosažení cílových hodnot TK sníží KV mortalitu a morbiditu [5]. Studie ASCOT prokázala, že léčba založená na kombinaci perindopril/amlodipin snižovala dlouhodobou variabilitu TK mezi návštěvami a redukovala KV příhody o deset procent, a to ve srovnání s léčbou kombinací betablokátor/diuretikum. Tyto výsledky byly mimo jiné dány ovlivněním variability tlaku (viz graf 1) [6].“
Dlouhodobá variabilita, označovaná také „visit‑to‑visit“, je často sledována v klinických studiích. „Nejvíce údajů máme ze studií VALUE a ASCOT. Ve studii VALUE byla vyšší variabilita TK spojena s vyšší nemocností a mortalitou. Stejně tomu bylo s pozdějším dosažením cílových hodnot TK mezi jednotlivými větvemi studie, což bylo důsledkem pomalé titrace a použitím odlišných léků v každé větvi. Studie prokázala, že časnější stabilizace TK s nižší variabilitou a časnější dosažení cílových hodnot TK sníží KV mortalitu a morbiditu [5]. Studie ASCOT prokázala, že léčba založená na kombinaci perindopril/amlodipin snižovala dlouhodobou variabilitu TK mezi návštěvami a redukovala KV příhody o deset procent, a to ve srovnání s léčbou kombinací betablokátor/diuretikum. Tyto výsledky byly mimo jiné dány ovlivněním variability tlaku (viz graf 1) [6].“
Dále MUDr. Řiháček odpovídal na otázku, jak jednotlivé lékové skupiny antihypertenziv působí na variabilitu. „Ve studii Webba a spolupracovníků z roku 2010 bylo zjištěno, že dihydropyridinové blokátory kalciových kanálů, které mají velmi dlouhý poločas a poměrně dobře se dostávají do tkání, snížily koeficient variability STK nejvíce (–15,5 %), následovaly nedihydropyridinové blokátory kalciových kanálů (–10,59 %) a diuretika (thiazidy a thiazidům podobná diuretika s dlouhodobým efektem) s poklesem –10,32 procenta. Variabilitu TK mírně zvyšují ACEI a sartany, největší tendenci ji zvyšovat mají betablokátory [7].
„Variabilita krevního tlaku je rizikovým faktorem KV onemocnění, má proto smysl ji snižovat správnou kombinací léků,“ zakončil tuto část svého sdělení MUDr. Řiháček.
Doporučení Evropské kardiologické společnosti
Dále se MUDr. Řiháček zabýval novými doporučeními ESC pro management hypertenze [8]. „Tyto guidelines se dost liší od doporučení Evropské společnosti pro hypertenzi (ESH) i českých doporučení. Myslím, že vývoj se bude přibližovat spíše dokumentu ESC, mimo jiné proto, že se podobá americkým doporučením z roku 2018, která se v americké klinické praxi uplatňují.“
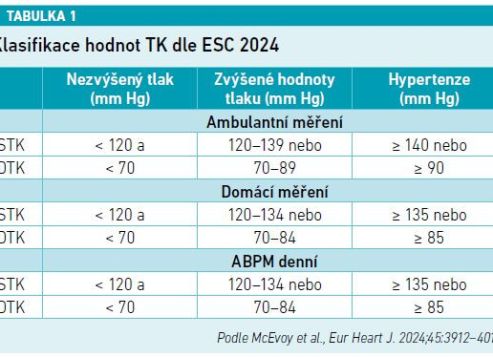 Doporučení ESC zavádí tři kategorie výše krevního tlaku: normální, resp. nezvýšený TK (do 120 mm Hg), elevovaný TK (od 120 mm Hg do 139 mm Hg) a hypertenze. V kategorii elevovaného TK je třeba pacienty pečlivě dovyšetřit z hlediska přítomnosti eventuálního orgánového postižení, stanovovat jejich riziko podle tabulek SCORE2 a pacienty, kteří se klasifikují jako ve vysokém riziku a mají TK nad 130 mm Hg, dokonce léčit (viz tabulku 1).
Doporučení ESC zavádí tři kategorie výše krevního tlaku: normální, resp. nezvýšený TK (do 120 mm Hg), elevovaný TK (od 120 mm Hg do 139 mm Hg) a hypertenze. V kategorii elevovaného TK je třeba pacienty pečlivě dovyšetřit z hlediska přítomnosti eventuálního orgánového postižení, stanovovat jejich riziko podle tabulek SCORE2 a pacienty, kteří se klasifikují jako ve vysokém riziku a mají TK nad 130 mm Hg, dokonce léčit (viz tabulku 1).
Důvodů pro to je hned několik. Jsou to výsledky novějších klinických studií a metaanalýz, které prokazují vysoké riziko budoucích KV komplikací a demence u špatně kontrolovaného TK v mladém věku, výskyt závažných KV příhod u starších osob ve vysokém kardiometabolickém riziku a kontinuální zvýšení KV rizika s narůstající hodnotou TK oproti dříve stanoveným fixním arbitrárním hodnotám. Aktualizované důkazy stále více prokazují přínos léčby TK u osob s vysokým rizikem KVO, které ale nesplňují tradiční prahové hodnoty používané k zahájení léčby u stávající definice hypertenze. Doporučení ESC 2024 se více zaměřují na důkazy související s fatálními a nefatálními následky KVO než na samotné snížení TK po léčbě. Pro lékovou nebo procedurální intervenci vyžadují důkazy o jasném snížení rizika KVO (doporučení I A nebo I B). I nadále je doporučeno měřit TK všemi třemi standardními metodami, tedy ambulantní měření, domácí měření a denní ABPM.
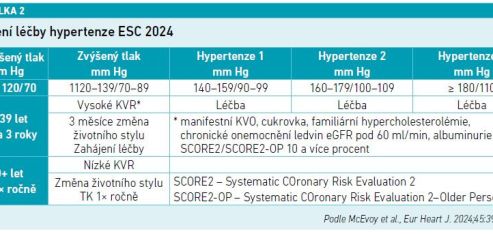 Zahájení léčby hypertenze podle ESC 2024 uvádí tabulka 2, přičemž je nutno vzít v úvahu věk pacienta a jeho komorbidity.
Zahájení léčby hypertenze podle ESC 2024 uvádí tabulka 2, přičemž je nutno vzít v úvahu věk pacienta a jeho komorbidity.
Léčba hypertenze ve třech krocích
 V prvním kroku léčby hypertenze je doporučeno zahájit dvojkombinací, a to blokátor RAS + BKK (např. perindopril + amlodipin) nebo blokátor RAS + diuretikum (např. perindopril + indapamid). V dalším kroku přidání diuretika k dvojkombinaci blokátor RAS + BKK a ve třetím kroku k trojkombinaci blokátor RAS + BKK + diuretikum navíc přidat spironolakton nebo další lék (doxazosin, betablokátor) (viz schéma).
V prvním kroku léčby hypertenze je doporučeno zahájit dvojkombinací, a to blokátor RAS + BKK (např. perindopril + amlodipin) nebo blokátor RAS + diuretikum (např. perindopril + indapamid). V dalším kroku přidání diuretika k dvojkombinaci blokátor RAS + BKK a ve třetím kroku k trojkombinaci blokátor RAS + BKK + diuretikum navíc přidat spironolakton nebo další lék (doxazosin, betablokátor) (viz schéma).
„Ptáme‑li se, zda budeme i v našich ambulancích snižovat TK na cílové hodnoty 120–129/70–79 mm Hg, pak odpověď zní ano, budeme. A budeme také měnit doporučení k zahájení léčby zvýšeného tlaku a hypertenze,“ uvedl MUDr. Řiháček.
Reference:
1. Verdecchia P, Borgioni C, Ciucci A, et al. Prognostic significance of blood pressure variability in essential hypertension. Blood Press Monit. 1996;1(1):3–11.
2. Palatini P, Saladini F, Mos L, et al. Short‑term blood pressure variability outweighs average 24‑h blood pressure in the prediction of cardiovascular events in hypertension of the young. J Hypertens. 2019;37(7):1419–1426.
3. Bilo G, Dolan E, O’Brien E, et al. The impact of systolic and diastolic blood pressure variability on mortality is age dependent: Data from the Dublin Outcome Study. Eur J Prev Cardiol. 2020;27(4):355–364.
4. Kikuya M, Ohkubo T, Metoki H, et al. Day‑by‑day variability of blood pressure and heart rate at home as a novel predictor of prognosis: the Ohasama study. Hypertension. 2008;52(6):1045–1050.
5. Mancia G, Kjeldsen SE, Zappe DH, et al. Cardiovascular outcomes at different on‑treatment blood pressures in the hypertensive patients of the VALUE trial. Eur Heart J. 2016;37(12):955–964.
6. Dahlöf B, Sever PS, Poulter NR, et al.; ASCOT Investigators. Prevention of cardiovascular events with an antihypertensive regimen of amlodipine adding perindopril as required versus atenolol adding bendroflumethiazide as required, in the Anglo‑Scandinavian Cardiac Outcomes Trial‑Blood Pressure Lowering Arm (ASCOT‑BPLA): a multicentre randomised controlled trial. Lancet. 2005;366(9489):895–906.
7. Webb AJ, Fischer U, Mehta Z, et al. Effects of antihypertensive‑drug class on interindividual variation in blood pressure and risk of stroke: a systematic review and meta‑analysis. Lancet. 2010;375(9718):906–915.
8. McEvoy JW, McCarthy CP, Bruno RM, et al.; ESC Scientific Document Group. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J. 2024;45(38):3912–4018.