Hypertenze s vysokou sympatickou aktivitou u mladšího muže
Souhrn
Hyperaktivita sympatického nervového systému jako patofyziologická příčina se může vyskytnout ve všech věkových kategoriích i stadiích hypertenze, ale nejčastěji se objevuje u mladších osob. Tento stav má charakteristický klinický i laboratorní nález a je jednou z indikací podávání betablokátoru v první volbě. Kazuistika popisuje typický případ mladého muže s nově diagnostikovanou hypertenzí a sinusovou tachykardií, diagnostickou rozvahu a zahájení léčby.
Klíčová slova: hypertenze • renin • sympatický nervový systém • sinusová tachykardie
Summary
Hyperactivity of the sympathetic nervous system as a pathophysiological cause can occur in all age categories and stages of hypertension, but it most often occurs in younger people. This con‑dition has a characteristic clinical and laboratory finding and is one of the indications for the administration of a beta‑blocker in the first choice. The case report describes a typical case of a young man with newly diagnosed hypertension and sinus tachycardia, diagnostic balance and initiation of treatment.
Key words: hypertension • renin • sympathetic nervous system • sinus tachycardia
|
|
Do našeho centra pro hypertenzi byl odeslán 36letý muž k vyloučení sekundární etiologie hypertenze (obr. 1). Hypertenze byla léčena 6 let, pro neuspokojivou léčbu monoterapií byla terapie před 3 měsíci akcentována na dvojkombinaci perindopril 5 mg 1–0–0 a kombinované diuretikum amilorid/hydrochlorothiazid 5/50 mg 1–0–0. Pacient se subjektivně cítil dobře, až na zvýšené pocení a zhoršenou toleranci zátěže, nicméně v posledních 3 letech mu přibylo práce, omezil pohyb a přibral 9 kg. V osobní anamnéze byl bez dalších sledovaných nemocí, ani v rodinné anamnéze se nevyskytla kardiovaskulární onemocnění či předčasná úmrtí. Objektivně se jednalo o obézního (BMI 36 kg/m2), kardiopulmonálně kompenzovaného muže, tlak v ordinaci (průměrován z 2. a 3. měření) byl 146/100 mmHg a puls 96/min. Krevní tlak byl totožný na obou horních končetinách, akce srdeční byla bez šelestů, EKG a echokardiografický nález byly bez abnormalit.
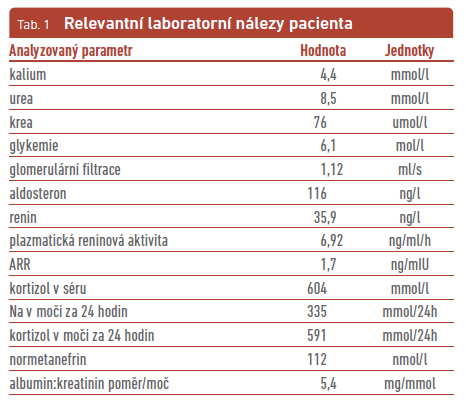
Provedli jsme základní laboratorní vyšetření, screening hypertenzí mediovaného orgánového poškození a rozšířený screening sekundární etiologie hypertenze a 24hodinové monitorování krevního tlaku. Průměr 24hodinového ambulantního monitorování krevního tlaku byl 142/102 mmHg, srdeční frekvence průměrně 84/min. Relevantní laboratorní nálezy pacienta jsou zobrazeny v tabulce 1.
Na základě provedené detekce zvýšené hladiny reninu a kortizolu jsme indikovali CT angiografii renálních tepen k vyloučení renovaskulární hypertenze a reninomu a dexamethasonový supresní test k vyloučení hyperkortisolismu, při obou vyšetřeních byl normální nález. Následovala změna farmakoterapie na kombinaci bisoprololu 5 mg a perindoprilu v dávce 10 mg tbl 1× denně a pro zjednodušení léčby pak na fixní kombinaci bisoprolol/perindopril 5/10 mg. Při kontrole za 6 týdnů byl pacient s léčbou spokojen, krevní tlak v ordinaci byl 138/74 mmHg, puls 68/min. Čtyřiadvacetihodinový průměr krevního tlaku poklesl na 132/74 mmHg a 24hodinový průměr tepové frekvence na 69/min.
V diferenciální diagnóze hypertenze se sinusovou tachykardií je třeba brát v potaz věk, komorbidity a funkční zdatnost pacienta. Pokud pomineme souběžná kardiální nebo nekardiální onemocnění (srdeční selhání, zánět, plicní embolizace apod.), která mají jiné vedoucí příznaky než hypertenzi, je vždy třeba vyloučit hypertenzi bílého pláště, která je často spojena se sinusovou tachykardií a lze ji bezpečně odhalit 24hodinovým TK holterem.
Druhou nejčastější možností je sympatická hyperaktivace jako základní patofyziologický mechanismus setrvalé hypertenze. Obecně bývá častější v časných stadiích hypertenze – tedy u nově diagnostikovaných jedinců, u hraničně zvýšeného krevního tlaku a u mladých pacientů. V literárních datech to bylo mezi 1 514 nově diagnostikovanými hypertoniky až v 62 %. Se sympatickou hyperaktivací se ale můžeme setkat ve všech stadiích a stupních hypertenze. Zvláštní kategorii tvoří pacienti s refrakterní hypertenzí (více než 5 antihypertenzních farmak včetně dlouhodobě působícího diuretika bez dosažení cílového krevního tlaku).1,2 V rozvoji onemocnění hraje roli chronický stres, jedinci častěji trpí obezitou a metabolickým syndromem, mohou mít syndrom spánkové apnoe.
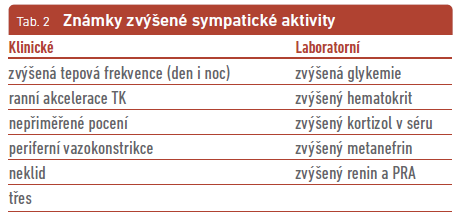
U pacientů se sympatickou hyperaktivací vídáme klinicky kromě zvýšené tepové frekvence a ranní akcelerace krevního tlaku také nepřiměřené pocení, neklid, tremor rukou nebo zrychlenou řeč. V základní laboratoři bývá zvýšený hematokrit, hyperglykemie, v rozšířených pak zvýšená hladina kortizolu a metanefrinů (přičemž supresní testy jsou následně s normálním průběhem), zvýšená plazmatická reninová aktivita a renin (tab. 2).3,4
Měření tepové frekvence patří k základním vyšetřením při každé návštěvě lékaře, cenný je ale i údaj o bazální tepové frekenci, který lze získat pomocí chytrých hodinek nebo hodnocením tepové frekvence při 24hodinové monitoraci krevního tlaku. Zvýšená tepová frekvence je u pacientů s hypertenzí častá, může jí trpět i každý třetí hypertonik. Klidová tepová frekvence nad 80 tepů za minutu je u pacientů s hypertenzí považována za samostatný kardiovaskulární rizikový faktor. Bylo prokázáno, že se stoupající tepovou frekvencí stoupá lineárně i riziko kardiovaskulárních příhod, celkové mortality a náhlé smrti.5–7
Pacienti s hypertenzí a sympatickou hyperaktivací profitují ze sympatolytické léčby, v případě indikace kombinační léčby pak z duální blokády betareceptorů a renin‑angiotenzin‑aldosteronového systému. Naopak léčba diuretiky u nich bývá málo účinná. Samozřejmostí by mělo být současné zavedení režimových opatření, předně pravidelné aerobní fyzické aktivity, výluka alkoholu a zajištění kvalitního spánku.
Betablokátory jsou v účinnosti a prevenci kardiovaskulárních komplikací (vyjma nižší protekce před CMP) ekvivalentní ostatním antihypertenzivům a patří podle doporučení mezi základní antihypertenzní třídy.1 K minimalizaci nežádoucích účinků vybíráme betablokátory vysoce selektivní, s dlouhým biologickým poločasem a bez vnitřní sympatomimetické aktivity. Nejvíce doporučovanou a metabolicky nejpříznivější kombinací betablokátorů je dvojkombinace betablokátoru s blokátorem renin‑angiotenzin‑aldosteronového systému. Kombinace betablokátoru s diuretikem se pro možnou kumulaci nežádoucích metabolických účinků nedoporučuje.8,9
Literatura
- Williams B, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018;33:3021–3104.
- Velasco A, et al. Refractory hypertension is not attributable to intravascular fluid retention as determined by Intracardiac Volumes. Hypertension. 2018;2:343–349.
- Padmanabhan TN, et al. Prevalence of sympathetic overactivity in hypertensive patients – a pan India, non‑interventional, cross sectional study. Indian Heart J. 2014;6:686–690.
- Brown MJ, et al. Effect of amiloride, or amiloride plus hydrochlorothiazide, versus hydrochlorothiazide on glucose tolerance and blood pressure (PATHWAY‑3): a parallel‑group, double‑blind randomised phase 4 trial. Lancet Diabetes Endocrinol. 2016;2:136–147.
- Jouven X, et al. Resting heart rate as a predictive risk factor for sudden death in middle‑aged men. Cardiovasc Res. 2001;2:373–378.
- Julius S, et al. Usefulness of heart rate to predict cardiac events in treated patients with high‑risk systemic hypertension. Am J Cardiol. 2012;5:685–692.
- Chen XJ, et al. Impact of changes in heart rate with age on all‑cause death and cardiovascular events in 50‑year‑old men from the general population. Open Heart. 2019;1:e000856.
- Liou YS, et al. The relationship between antihypertensive combination therapies comprising diuretics and/or beta‑blockers and the risk of new‑onset diabetes: a retrospective longitudinal cohort study. Hypertens Res. 2009;6:496–499.
- Widimsky J. [COSYREL – an efficient fixed combination for treatment of hypertension, stable ISHD and heart failure]. Vnitr Lek. 2017;10:667–671.