Atogepant na 37. českém a slovenském neurologickém sjezdu

V rámci 37. českého a slovenského neurologického sjezdu, který se konal koncem listopadu 2024 v Ostravě, představila společnost AbbVie přípravek atogepant (Aquipta) ve dvou satelitních sympoziích: Aquipta – první cílená perorální prevence pro epizodickou/chronickou migrénu a Aquipta – od studií k realitě. Sympozia moderoval MUDr. Tomáš Nežádal, Ph.D., předseda Sekce pro diagnostiku a léčbu bolesti hlavy České neurologické společnosti ČLS JEP (Ústřední vojenská nemocnice, Praha). Kromě něj vystoupili se svými zkušenostmi MUDr. Dana Čtrnáctá (Ústřední vojenská nemocnice, Praha), primářka MUDr. Jolana Marková, FEAN (Fakultní Thomayerova nemocnice, Praha), a primář MUDr. Lukáš Klečka (Městská nemocnice Ostrava).
První cílená perorální prevence pro epizodickou/chronickou migrénu
Ve své prezentaci přiblížil MUDr. Tomáš Nežádal auditoriu problematiku migrény z hlediska zátěže pro pacienta i společnost. Migréna je časté, bolestivé a mnohdy podceňované onemocnění. Podle Global Burden of Disease (2019) v České republice žije až 1 700 000 pacientů s migrénou, migréna tedy představuje celkem 81 000 ztracených let v důsledku onemocnění, což je více než u roztroušené sklerózy. Chronickou migrénou (CM) s více než 15 dny bolesti hlavy v měsíci (MMD) trpí zhruba 1,4–2,2 procenta populace. Ti se také často potýkají s bolestí hlavy z nadužívání akutní medikace (medication overuse headache, MOH).
Migréna nejčastěji postihuje jedince v produktivním věku. Z registru ReMig vyplývá, že průměrný věk pacientů je 46 let, což je věk, kdy se pacient dostane k léčbě, ale nezahrnuje dobu od prvních příznaků k diagnóze a terapii. „Lidé s migrénou ztrácejí nejen pracovní potenciál, ale především volný čas,“ upozornil MUDr. Nežádal.
Celkem 65 procent pacientů má méně než čtyři MMD, 35 procent více než čtyři MMD, což již představuje indikaci k profylaktické léčbě. Akutní medikace migrenózní ataky a konvenční profylaktická léčba patří do rukou praktických lékařů a ambulantních neurologů. Cílená anti‑CGRP zaměřená terapie pak probíhá v centrech pro léčbu bolestí hlavy.
Profylaktická léčba migrény
V ČR platí za indikaci profylaktické léčby čtyři MMD. Podle doporučení Evropské federace pro bolest hlavy z roku 2022 zasluhují profylaktickou léčbu již dva MMD. „Z našeho pohledu není nákladově efektivní užívat každodenně profylaktickou léčbu při dvou dnech migrény v měsíci. Ani pacienti by nebyli ochotni brát každý den léky při této frekvenci záchvatů,“ komentoval MUDr. Nežádal.
K indikacím profylaktické léčby patří neúčinnost či kontraindikace akutní léčby, těžké příznaky u hemiplegické migrény či migrény s kmenovými příznaky. Velmi důležité je zvážit míru rizika MOH, která je u pacientů s více než deseti migrenózními atakami vysoká.
„Pokud pacient při každé z deseti atak v měsíci užije triptany, jedná se o medication overuse,“ upozornil MUDr. Nežádal. MOH je spojena pouze s migrénou, u jiných diagnóz MOH nevzniká.
Přípravky konvenční profylaktické léčby první volby jsou protizáchvatové léky topiramat a valproát, které jsou kontraindikovány v graviditě, což vede k opatrnosti jejich nasazení u žen v plodném věku, které by měly užívat spolehlivou antikoncepci. U některých pacientek však není namístě užívat hormonální antikoncepci vzhledem k vaskulárnímu riziku u migrény s aurou. K dalším přípravkům profylaktické léčby patří betablokátory (metoprolol, bisoprolol), antidepresiva (amitryptilin, venlafaxin), blokátory kalciových kanálů (cinarizin) a další antihypertenziva, analgetika apod. Podrobně na http://czech‑headache.cz/lecba‑migreny‑2/. Všechny uvedené přípravky nemají v souhrnu informací o přípravku (SPC) indikaci profylaxi migrény, ale jejich efekt byl prokázán. Při neúčinnosti konvenční profylaktické léčby migrény by měl být pacient odeslán do jednoho z 41 center pro léčbu bolestí hlavy. „Ze zkušenosti víme a existují i publikace o tom, že dvě třetiny pacientů indikovaných ke konvenční profylaktické léčbě ji neužívají a 70 procent ji do šesti měsíců vysadí, protože nefunguje nebo má nežádoucí účinky,“ komentoval MUDr. Nežádal.
Zdravotnická dokumentace pro přijetí do centra pro léčbu bolestí hlavy
Pacient odesílaný do centra pro léčbu bolestí hlavy by měl být vybaven dokumentací s:
- anamnestickými údaji (osobní anamnéza),
- popisem průběhu onemocnění (první příznaky, doba trvání, vývoj v posledních letech, frekvence atak migrény v posledních šesti měsících, dopad na kvalitu života),
- popisem průběhu ataky migrény (příznaky a trvání prodromální fáze, přítomnost a charakter aury, typ, intenzita a délka trvání bolesti, vliv fyzické aktivity, doprovodné příznaky – nevolnost, zvracení, světloplachost…, postdromální fáze),
- soupisem akutní léčby (všechny léky proti bolesti hlavy a jejich efekt),
- soupisem profylaktické léčby (všechny léky, včetně dávkování, délky užívání, efektu a důvodu ukončení),
- kalendářem bolestí hlavy minimálně za tři, ideálně za šest měsíců,
- výsledky provedených vyšetření: základní z krve – krevní obraz, biochemismus, jaterní testy apod., případně snímky a kopie popisu CT, magnetické rezonance a další,
- doporučením z pohledu neurologa.
Cílená antimigrenózní profylaktická léčba zaměřená na CGRP
V ČR jsou k dispozici velké molekuly – anti‑CGRP monoklonální protilátky, které se podávají subkutánně nebo intravenózně, a pak malé molekuly – gepanty, které jsou účinné jak v akutní, tak v profylaktické terapii migrény. Neprocházejí hematoencefalickou bariérou, působí na periferii, mají málo nežádoucích účinků.
Atogepant
Od 1. července 2024 byla stanovena úhrada pro atogepant, což je silný selektivní perorální antagonista receptoru pro CGRP. Váže se na N‑terminální domény RAMP1 a CLR, blokuje vazbu CGRP na jeho receptor a zabraňuje aktivaci tohoto receptoru. Atogepant je indikován pro profylaktickou léčbu jak epizodické, tak chronické migrény. Podává se jednou denně v dávce 60 mg (1 tableta) v kteroukoli denní dobu s jídlem nebo nalačno.
Za speciální populaci lze považovat nemocné s těžkým jaterním selháním, kdy se podání atogepantu nedoporučuje. Alterace hodnot jaterních enzymů však nebyla ve studiích pozorována. Nejsou informace o účincích atogepantu v těhotenství a při kojení.
Výhodou atogepantu je jeho farmakokinetický profil: má krátký biologický poločas (11 hodin), proto nevyžaduje titraci dávky. Maximální sérové koncentrace je dosaženo po jedné až dvou hodinách po užití, pak dochází k lineárnímu poklesu, což je výhodou při nutnosti vysazení.
Na atogepant se vztahují úhradová kritéria: u pacientů s více než čtyřmi MMD je nutné prokázat neúčinnost, nesnášenlivost či kontraindikace dvou konvenčních profylaktických přípravků z různých terapeutických skupin, avšak alespoň jednoho antiepileptika. Zde lze zohlednit nežádoucí účinky antiepileptik u jedinců ve fertilním věku. Pro pokračování v léčbě je nutné prokázat alespoň 50% efekt na MMD za tři měsíce léčby. Zkušenosti z Německa, kde se léčba atogepantem přerušovala po 12 měsících, svědčí pro kontinuální léčbu: přes 60 procent pacientů se po přerušení terapie rychle vrátilo k léčbě pro výrazné zhoršení migrény. Efekt souvisí s aktuální vazbou na CGRP, zřejmě nemá modulační efekt. Léčba atogepantem probíhá pouze ve specializovaných centrech.
Atogepant ve studiích
Účinnost a bezpečnost atogepantu u EM byly hodnoceny v 52týdenní randomizované, otevřené studii fáze III, v níž bylo randomizováno 744 účastníků k léčbě atogepantem 60 mg (n = 546) nebo ke standardní perorální léčbě (n = 198). Průměrná změna MMD oproti výchozímu stavu byla u atogepantu –3,8 (± 0,1) v týdnech 1–4 a –5,2 (± 0,2) v týdnech 49–52. Podobně se zvýšil podíl účastníků s ≥ 50% snížením MMD z 60,4 procenta v 1.–4. týdnu na 84,2 procenta v týdnech 49–52, s ≥ 75% snížením MMD z 37,2 procenta na 69,9 procenta a se 100% snížením MMD z 20,7 procenta na 48,4 procenta. To znamená, že po roce léčby atogepantem byla téměř polovina pacientů bez migrenózních atak.
Nejčastěji hlášenými nežádoucími účinky (≥ 5 %) byly infekce horních cest dýchacích (10,3 %), zácpa (7,2 %), nauzea (6,3 %) a infekce močových cest (5,2 %). Závažné nežádoucí účinky byly hlášeny u 4,4 procenta pacientů léčených atogepantem. Denní užívání perorálního atogepantu 60 mg k preventivní léčbě migrény během této jednoleté otevřené studie bylo bezpečné, dobře tolerované a účinné (Ashina M, et al. Headache, 2023). „Efekt atogepantu je rychlý, během prvního měsíce dojde k významné redukci dní s migrénou v měsíci oproti výchozímu stavu a účinek se v čase zvyšuje,“ komentoval výsledky studie MUDr. Nežádal. Podskupinová analýza této studie prokázala, že po 52 týdnech bylo 48,4 procenta pacientů zcela bez bolesti. Současně došlo k redukci počtu dní s užitím akutní medikace o téměř pět dní za měsíc.
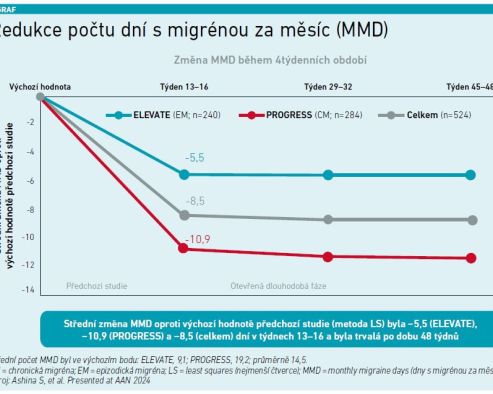 „Zúčastnili jsme se pokračující studie ELEVATE u pacientů s epizodickou migrénou (EM) a naše výsledky jsou konzistentní s již citovanou předchozí studií,“ upřesnil MUDr. Nežádal. Ve studii PROGRESS byli sledováni pacienti s chronickou migrénou. Výsledky přehledně znázorňuje graf.
„Zúčastnili jsme se pokračující studie ELEVATE u pacientů s epizodickou migrénou (EM) a naše výsledky jsou konzistentní s již citovanou předchozí studií,“ upřesnil MUDr. Nežádal. Ve studii PROGRESS byli sledováni pacienti s chronickou migrénou. Výsledky přehledně znázorňuje graf.
Na evropském kongresu v Budapešti v roce 2023 byla publikována data o kvalitě života v průběhu užívání atogepantu. Ve studii bylo sledováno skóre HIT‑6, jehož změny v čase přesně sledovaly snížení MMD, přičemž došlo ke zlepšení až o deset bodů.
Od studií k realitě
Úvodem druhého sympozia se MUDr. Tomáš Nežádal ve své prezentaci zamyslel, zda existuje (ne)vhodný pacient pro léčbu atogepantem. Za hlavní výhody atogepantu MUDr. Nežádal označil komplexní účinnost u CM i EM, rychlost nástupu účinků, dlouhodobý efekt, zlepšení kvality života, dobrou snášenlivost a jednoduchost užívání. Podrobnější informace o atogepantu jsou uvedeny v předchozím textu. Na tomto místě řečník zdůraznil, že je nutné dát pozor na interakce atogepantu se silnými inhibitory CYP450 3A4, které představují v praxi především makrolidová antibiotika.
Switch, nebo naivní pacient?
MUDr. Dana Čtrnáctá (vedoucí Centra pro léčbu bolestí hlavy ÚVN Praha) předeslala, že s léčbou přípravky s anti‑CGRP účinky jsou zkušenosti již od roku 2020, kdy vstoupily na trh monoklonální protilátky (MoA). K důvodům vysazování anti‑CGRP MoA patří plánování gravidity, neefektivita, nežádoucí účinky, nesnášenlivost (vzácněji) a administrativní/úhradové překážky (například změna pojišťovny).
V Centru pro léčbu bolestí hlavy ÚVN z celkového počtu 459 pacientů byla léčba MoA ukončena u 142, a to pro neefektivitu ve 12 procentech, pro nežádoucí účinky ve čtyřech procentech, z jiných příčin ve 12 procentech a pro plánování gravidity jenom v necelých 2,5 procenta.
Převedení na jiný anti‑CGRP přípravek podléhá schválení revizním lékařem zdravotní pojišťovny. Po třech měsících se podává další žádost, jen ve výjimečných případech se může v aplikaci pokračovat bez žádosti. Z MoA proti receptoru se převádí na léčbu MoA proti ligandu nebo naopak, případně nyní lze provést switch z MoA i na gepant.
Kazuistika
Padesátiletá pacientka s migrénou s aurou i bez aury. Potíže má zhruba od 32 let, zhoršení pozoruje posledních pět let. Ataku spouštějí pachy, změny počasí, větší fyzická aktivita nebo stres. Migrénu má její maminka i dcera. Pacientka je po hysterektomii s oboustrannou adnexotomií a appendektomii pro nádorové onemocnění vaječníků v roce 2007, je v dlouhodobé remisi. Stěžuje si na občasnou bolest zad, kořenový syndrom vlevo (zhoršení 2021). V lednu 2024 uklouzla na náledí a způsobila si vícefragmentovou frakturu levého lokte, která byla nakonec nedávno operována a ještě se zvažuje další reoperace, je v pracovní neschopnosti. V létě 2024 se přidala léčba arteriální hypertenze. Alergii popírá. Pracuje v kosmetickém průmyslu a v zahradnictví, kde se uplatňují pachy a fyzická aktivita. V posledním roce, kdy byla pacientka v pracovní neschopnosti, však docházelo k nárůstu počtu migrén.
Magnetická rezonance a laboratorní testy byly bez nálezu. Akutně užívá sumatriptan a indometacin; v rámci nefarmakologických postupů v roce 2019 výrazně redukovala hmotnost. Výborně spolupracuje. Z profylaktické léčby užívala s počátečním efektem topiramat, ale netolerovala navýšení. Amitryptilin bez efektu, naopak při pokusu o navýšení se bolest hlavy ještě zhoršila. Užívala i cinarizin – bez efektu. Erenumab byl účinný po tři roky, ale postupně vedl k výrazné zácpě a nadýmání (2023), navíc se zhoršily bolesti hlavy, které byly i stále častější, a proto byla léčba erenumabem ukončena. Pacientka dostala metoprolol, který postupně snižoval vertigo. V září 2024 byla podána žádost k reviznímu lékaři o schválení atogepantu, který od 30. září pacientka užívá.
Před léčbou atogepantem měla pacientka 8–13 MMD, po nasazení atogepantu v říjnu 2024 měla pouze čtyři migrény a v listopadu jen dvě migrény. V polovině listopadu prodělala lehký covid‑19 bez nutnosti nasazení virostatik, takže nebylo nutné řešit terapii migrény. Léčba nebyla přerušena a pacientce se daří dobře, došlo k redukci tíže i frekvence migrén. Snížila se i potřeba užívání akutní medikace a zlepšila kvalita života.
Doktorka Čtrnáctá uvedla, že považuje atogepant za velmi vhodný způsob léčby, a to i u mladých žen ve fertilním věku, protože krátký poločas atogepantu umožňuje rychlou eliminaci v případě plánování gravidity. Dalším velkým pozitivem atogepantu je snadná logistika: nemusí se skladovat v lednici, přenášet v obalech, vracet do lékárny, manipulovat s použitými pery… „A je to možnost, jak můžeme rozšířit spektrum léčebných modalit a nabídnout pacientům možnost žít kvalitnější život,“ uzavřela MUDr. Čtrnáctá.
Kazuistiky a výběr správného pacienta
Primářka MUDr. Jolana Marková (Fakultní Thomayerova nemocnice, Praha) uvedla, že má dlouhodobé zkušenosti ze studií, což doložila kazuistikami.
První kazuistika popisuje pacientku (narozena 1956), která přišla do centra v roce 2016. Byla bez významné osobní anamnézy, alergická na jód, trpí polinózou, gynekologicky bez obtíží. Bolesti hlavy má od pěti let, současná diagnóza migrény odpovídá kritériím International Headache Society.
Nepříjemné bylo, že pacientku nejčastěji bolest budila ráno ze spánku, po probuzení už byla ataka rozvinuta, proto medikace nezabírala. Pacientka se chtěla šetřit, takže užívá polovinu 50miligramové tablety sumatriptanu. Frekvence atak činila 6–9 MMD.
Dosavadní profylaxe z jiných pracovišť: topiramat (6 měsíců) vysazen pro depresi a alopecii; pregabalin (12 měsíců) trochu zlepšil psychiku, ale nikoli migrény; potom dostala gabapentin (což primářka Marková označila jako nesprávně použité profylaktikum), který byl podle očekávání bez efektu (6 měsíců). Následně pacientka investovala dvakrát do aplikace onabotulitoxinu A, rovněž bez efektu. Pak byl doporučen správně cinarizin (3 měsíce), ale bez účinku, následoval escitalopram.
Při převzetí do péče Centrem pro léčbu bolestí hlavy ve FTN byla stanovena diagnóza frekventní epizodická migréna bez aury. Pacientka dostala diář, doporučenou medikaci, ale pak se dva roky nedostavila na kontrolu. Přišla v roce 2018 a pak až v roce 2021, tedy po třech letech, kdy se účastnila studie s biologickou léčbou na jiném pracovišti; podle výpovědi pacientky ani biologická léčba nepomohla.
V anamnéze v té době už byla léčená hypertenze, hypercholesterolémie, avšak bez profylaxe migrény. V diáři měla osm MMD a sedm dní s tenzní bolestí hlavy. Diagnóza – chronická migréna bez aury, bez profylaxe. V roce 2021 byla zařazena do studie s atogepantem. „K mému překvapení pacientka chodila na kontroly spokojená, migréna byla zmírněna, a to jak frekvence, tak intenzita atak. Pro léčbu ataky stačí nesteroidní antirevmatika. V roce 2024 pokračuje v extenzi studie v otevřené fázi, takže víme, že bere atogepant jednou denně. Stále je velmi spokojená. Dva roky neužívá triptany,“ komentovala kazuistiku primářka Marková.
Druhá kazuistika (opět ze studie) se týká muže (narozen 1998) – studenta ČVUT s rodinnou zátěží migrény. Mladý muž přišel v dubnu 2021 s bolestmi po více než polovinu dní v měsíci, kdy byla stanovena diagnóza chronická migréna bez aury. Byl zařazen do studie s atogepantem. Po půl roce léčby ukončil první část studie. Během medikace atogepantem došlo k výraznému zlepšení, pacient neměl prakticky žádnou ataku. Avšak týden po ukončení studie se stav opět zhoršil. Po měsíci bez atogepantu byla četnost atak 12 MMD. Pacient měl zájem o účast v extenzi studie, kam byl po dvou měsících zařazen.
Během prvních tří měsíců ve studii měl pocity nechutenství, ztratil tři kilogramy. Protože byl velmi štíhlý, zvažovalo se, zda v léčbě pokračovat, ale pacient na léčbě trval. V současnosti pracuje jako inženýr, udává občasné nechutenství, ale přibral 13 kilogramů, nemá však nadváhu. Hmotnostní přírůstek přisuzuje kvalitní kuchyni svého zaměstnavatele a menší sportovní aktivitě oproti době studií.
Třetí a čtvrtá kazuistika přibližuje dvě pacientky z reálné praxe, prozatím bez déletrvajícího sledování. Primářka Marková je uvedla kvůli důvodům nasazení atogepantu. První pacientka přišla do centra v roce 2007. Je alergická na pyly a plísně, bez významné osobní anamnézy, léky dlouhodobě nebere. Pracuje jako archivářka. Bolesti hlavy má od 12 let s velmi vysokou frekvencí. Nadužívala čípky s ergotaminem, čemuž připisovala kognitivní deficit, sníženou výkonnost a únavu. Diagnóza: migréna s MOH, nadužívání triptanů.
Prošla detoxifikací (odvykání od ergotaminu), z tohoto pohledu došlo ke zlepšení, nicméně za čtyři roky se objevily ataky, které ji začaly budit v noci kolem třetí hodiny ranní s typickými průvodními příznaky. Důvodem zhoršení je pravděpodobně souvislost s počínajícím klimakteriem. V roce 2016 byla zařazena do studie s erenumabem, avšak po prvním podání aktivní látky došlo k alergické reakci (otoky obličeje a jazyka), která pacientku vylekala. Reakce se v centru dobře zvládla, nicméně pacientka se bála jakékoli další injekční aplikace. Dále se stav stabilizuje na 4–6 MMD, možná v důsledku ustálení hormonálních koncentrací po klimakteriu. Ke zhoršení dochází v letech 2021–2022, kdy se frekvence zvyšuje na 7–9 MMD, nasazen byl topiramat, ale po počátečním zlepšení se stav opět horší. V roce 2022 je profylaktická léčba změněna na metoprolol. V říjnu 2024 je stav zhoršen, ataky jsou častější, silnější a déle trvající. Proto byl indikován atogepant. Pacientka chtěla vědět, zda při podobném mechanismu účinku nemůže dojít k alergické reakci jako po erenumabu. Po vysvětlení začala užívat atogepant.
Druhá žena (narozena 1971) představuje opět kazuistiku z reálné praxe. V přehledu dosavadní profylaxe je uveden od roku 2013 metoprolol po dostatečnou dobu bez efektu, pak topiramat s psychickými nežádoucími účinky, 2018 účast ve studii s galkanezumabem (v jiném centru) bez zlepšení, naopak prodloužily se aury, frekvence migrén se nezměnila. V Centru pro léčbu bolestí hlavy FTN dostala cinarizin, který brala po dva roky, zpočátku s dobrým efektem, potom přestal fungovat. Pak přišel na trh erenumab jako první MoA. Pacientka po třech měsících na erenumabu nesplnila úhradová kritéria, protože nedošlo k dostatečnému zlepšení, a v léčbě nebylo možné pokračovat. Amitryptilin také nepomohl a konečně cinarizin (od roku 2021) jí ulevil od dlouhé aury, ataky byly méně časté a kratší. Po tři roky byla pacientka stabilizována, ale na podzim 2024 opět dochází ke zhoršení. Diagnóza zní: migréna se zrakovou aurou, selhání více druhů profylaxí, včetně erenumabu.
Vzhledem k tomu, že pacientka už měla biologickou léčbu, která selhala, byla podána žádost na zdravotní pojišťovnu s kladným výsledkem.
Specifika zahájení léčby
Primář MUDr. Lukáš Klečka (Městská nemocnice Ostrava) zahájil své vystoupení konstatováním, že nemá dlouhodobé zkušenosti z klinických studií. Ocenil však skutečnost, že v ČR lze léčit všemi dostupnými profylaktiky při splnění úhradových kritérií. „Důležité je při volbě přípravku komunikovat s pacientem, protože diskuse přispívá k adherenci k léčbě,“ uvedl. K diskusi jsou zapotřebí vědomosti, což v současné době představují výsledky klinických studií, protože gepanty jsou v ČR dostupné od poloviny roku 2024 a zkušenosti reálné praxe chybějí. K rozhodování o způsobu terapie vede i vybavení pracoviště, zejména s ohledem na možnost intravenózní aplikace, na podmínky skladování přípravků a likvidace odpadu.
Výhodou atogepantu je jednoduchost podání bez nutnosti řešit výše uvedené okolnosti. Není nutné ani speciální proškolení pacienta. „Atogepant vydáváme na tři měsíce stejně jako další léky,“ řekl primář Klečka. Dále uvedl, že v porovnání závažných nežádoucích účinků se atogepant jeví jako jeden z nejbezpečnějších léků.
První atogepant byl v centru Městské nemocnice Ostrava vydán 10. října, takže v době konání sympozia existovaly zhruba měsíční zkušenosti s nasazením u 11 pacientů. „Setkali jsme se s jedním nežádoucím účinkem u pacientky, které bylo pro respirační infekt nasazeno makrolidové antibiotikum lékařem, který nebyl seznámen s možnými nežádoucími účinky atogepantu. Objevily se závažnější gastrointestinální a močové příznaky, které po vysazení atogepantu rychle odezněly,“ svěřil se se zkušeností primář Klečka. Pacientka se po dobrání antibiotika vrátila k užívání atogepantu. Přerušení léčby vedlo k mírnému navýšení počtu bolestí hlavy, po návratu k terapii se frekvence upravila. „Naše lokální zkušenosti nás vedou ke kontrole jaterních testů nad rámec doporučení SPC, alespoň po dobu seznamování s účinky atogepantu,“ doplnil primář Klečka.
V ostravském souboru je nyní 11 pacientů (jeden muž) různého věku, od mladých lidí po jedince nad padesát let. Většinou jde o naivní pacienty, jen v pěti procentech jde o switch z monoklonálních protilátek.
„Pacienti udávají zajímavé důvody, proč se rozhodli pro atogepant. Poslední pacientka, ročník 2000, doposud neléčena, s téměř 15 dny migrény v měsíci, udávala strach z jehel. Přitom jde o majitelku tetovacího salónu, která svou kůží své podnikání výrazně propaguje. Říká, že jí nevadí vpichy do kůže, ale přes kůži je nezvládá,“ komentoval primář Klečka.
U další pacientky byl důvodem krátký biologický poločas atogepantu kvůli plánované graviditě. Jiná pacientka zase naopak pro tabletovou polypragmazii preferuje parenterální podání. Často jde o nespecifické preference, ale strach z jehel bude asi časem převládat. „Zatím jsme zkontrolovali čtyři pacienty na atogepantu, kteří všichni dohromady měli za měsíc jedinou migrénu,“ doložil účinnost primář Klečka a dodal: „Efekt atogepantu s velmi rychlým nástupem účinku a prakticky stoprocentní redukcí počtu atak migrény mě přesvědčil o jeho prospěšnosti.“
Závěrem primář Klečka shrnul, že atogepant je vysoce účinné a bezpečné léčivo, které lze podávat anti‑CGRP naivním i předléčeným pacientům. První zkušenosti svědčí i o dobré adherenci k medikaci a o jednoduchosti nasazení atogepantu.